MIN-IRENトピックス
2017年8月31日
けんこう教室 年に一度の健康診断で元気な明日を

広島共立病院
健診センター長
青木克明
加齢とともに、高血圧、脂質異常症、高血糖、肥満などになる人が増えてきます。動脈硬化が進行すると心臓病、脳血管障害などの危険な病気を引き起こします。また、がんを発症する人も多くなります。
食事、運動、禁煙など、生活習慣の改善とともに、定期的に健康診断を受けることで、病気を早く見つけて治療を開始できます。そして、健康寿命を延ばすこともできます。
■健診の種類と内容、費用
会社員の方は、会社の指示で年に1回以上の健診を受けていると思います。これは労働衛生安全法によって義務づけられている健診で、事業所健診と言います。事業所健診の費用は事業主が負担します。
会社員以外の方でも、自分で申し込みをして健診を受けることができますが、その場合の費用は自己負担となります。
また多くの自治体では、各種がん検診や、40歳以上で国民健康保険に加入している方は生活習慣病を判定する特定健診など、自治体健診を受けることができます。検査項目や費用は自治体によって異なるので、地域の保健所などで確認してみてください。
■がんの早期発見のために
当病院では、事業所健診、自治体健診(メタボリックシンドローム判定の特定健診、胃がん、大腸がん、肺がん、乳がん、子宮がん検診)、そして組合員とその家族を対象とした医療生協組合員健診を実施しています。
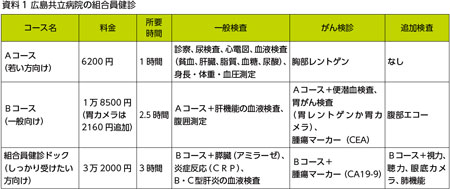
組合員健診にはAコース、Bコース、組合員健診ドックの3コースがあり、検査項目が異なります(資料1)。大きな違いはがん検診の種類です。
国立がんセンターの調査(2012年)によると、生涯でがんにかかる確率は男性が63%、女性が47%です(資料2)。がんと診断されても、3分の2の方は5年以上生存しており、検診で早期に発見して治療を開始すれば、長く生存できる確率も高くなります。がんの早期発見のためにも年1回、各種がん検診を受けましょう。
今回はがん検診について詳しく紹介します。

■がん検診の特徴
(1) 肺がん → 胸部レントゲン
胸部レントゲンで肺がんの可能性を調べます。レントゲンで異常があれば、胸部CT検査による精密検査を行います。
肺がんの大きな原因はタバコです。早期発見も大切ですが、まず重要なのは予防としてタバコを吸わない、タバコの煙に近づかないことです。
(2) 胃がん → レントゲンもしくは胃カメラ
以前は、自治体の胃がん検診の対象は40歳以上でレントゲン検査のみでした。最近は50歳以上が隔年での対象となり、胃カメラも選択できるようになりました。胃カメラは、がんが疑われる部分があれば、その部分の組織を採取して診断することができるので、おすすめです。
食生活の変化や胃がんの原因となるピロリ菌感染が減少しているため、胃がんになる方は減っています。また、胃カメラ検査の普及で早期に見つかるケースも増えています。人間ドック学会の報告では検診で発見された胃がんの81%が早期がんであり、そのうち46%が身体に負担の少ない内視鏡手術で切除できています。
(3) 大腸がん → 便潜血検査
便を少量採取し、血が混じっていないかを調べる便潜血検査を行います。この検査は大腸がんの組織が小さくても出血しやすいことを利用したものです。
検査では2日分の採便をしますが、採便して5日以内のものであれば検査できるので、毎日便が出ない方でも大丈夫です。当病院では郵送での提出も可能です。
提出された2日分のうちどちらかが陽性(出血が認められる)であれば、大腸内視鏡による精密検査が必要と判定します。当院では2013~14年度に便潜血検査を受けた方の6%が陽性となり、内視鏡を受けた方の7%に大腸がんが見つかりました。前回は陰性で今回新たに陽性となった方の66%は、内視鏡手術で腫瘍を切除できました。
(4) 乳がん → マンモグラフィー、エコー
自治体の乳がん検診は40歳以上で隔年の受診となり、多くはマンモグラフィー(乳腺専用のレントゲン)のみの検査です。
しかし、東北大学など42施設が40代の女性7万人に対してマンモグラフィーのみと超音波(エコー)検査を併用する2群に分けて乳がん検診を実施したところ、併用群の方が発見率が1・5倍に。特に2センチ以下の小さいがんを多く見つけることができました。
当院ではマンモグラフィーとエコーを併用した検査を行っています。エコーで異常が発見された乳がんの30%は、マンモグラフィーでは問題はありませんでした。
若い人は乳腺が豊富でマンモグラフィーではしこりが分かりにくいので、エコーでの検査もおすすめします。併用検診は精度を高めると同時に、マンモグラフィーで異常があったときに改めて乳腺外科を受診して精密検査を受ける手間と費用、ストレスをなくすメリットもあります。
15歳から64歳までの女性のがんによる死亡数のうち、原因の第1位が乳がんです。人生半ばでの不幸を避けるためには、しっかり検診を受けることが重要です。
(5)子宮がん → 細胞診
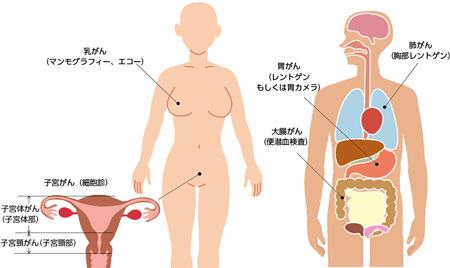
子宮がんには子宮頸がんと子宮体がんの2種類があり、がん細胞のできる位置が異なります(イラスト)。多くの自治体検診で受けることができるのは子宮頸がん検診です。どちらも専用のブラシで子宮内部を優しくこすり、細胞を採取します。
子宮頸がんは若年層で増加していますので、20代からの検査が大切です。自治体検診では20歳以上の女性が受けられます。また、子宮体がんは40代後半から増加してくるので、その年代になったら子宮体がん検診も追加することをおすすめします。
■追加で行う検査
各種検診の精度を高めるため、追加(オプション)で受けられる検査があります。ご自身が気になる病気に合わせて検査を追加するのもいいでしょう。当院で行っている以下のオプション検査は単独でも受けることができます。気になる検査がある方は、病院の健診課や健診センターに相談してみてください。
(1) 低線量CT肺がん検診
通常のCTの5分の1程度の放射線量で撮影する検査です。胸部レントゲンに比べて肺がんの発見率は10倍になります。50歳以上の方、喫煙する方、家族が喫煙している方、近親者に肺がん患者がいる方におすすめです。
(2) 胃がんリスクABC検診
胃がんの原因となるピロリ菌に対する抗体と、胃がんになる過程で発生する胃の炎症や収縮などが分かるペプチノーゲンという物質の値を血液検査で調べます。胃がんのリスクが低い順に検査結果をA~Dの4ランクに分け、Bランク以上の方には胃カメラでの精密検査を行います。そこでピロリ菌が見つかった場合、除菌治療をします。
(3) 腹部エコー
超音波によって腫瘍(がん)や炎症、結石などを調べる検査です。肝臓、膵臓、胆嚢、腎臓、膀胱など腹部の臓器の異常を見つけることができます。
(4) 腫瘍マーカー
腫瘍マーカーは、がんができると血液中に増加する物質です。この性質を利用して血液検査でがんの可能性を調べます。がんが疑われる部位によって検査する項目は異なります。腫瘍マーカーのみではがんの発見は難しいので、その他のがん検診と併用したり、自分に必要な項目があるかを医師と相談してください。
(5)アミノインデックス
最近の研究で、病気になると血液中のアミノ酸濃度のバランスが変化することが分かってきました。これを応用してがんになるリスクを評価できるようにしたのが、アミノインデックスという新しい血液検査です。
血液中のアミノ酸濃度のバランスから胃、肺、大腸、膵臓、前立腺、乳腺、子宮、卵巣にがんが発症している可能性をABCの3ランクで評価します。Cランクの場合はがんのリスクが高いので、専門医を受診してCTや胃カメラなどの精密検査を受けてください。ABランクはがんのリスクはそれほど高くはないのですが、これだけで「がんがない」とは言いきれません。定期的に通常の各種がん検診を受けることをおすすめします。
(6)骨粗鬆症
手のレントゲンを撮り、骨密度を測定します。
(7)肝炎検診
B型、C型肝炎のウイルスに感染しているか、免疫を持っているかを、血液検査で調べます。
■年に1度は健診を
血液検査や胃の検査、腹部エコーでは検査前日~当日に食事の制限がありますので、事前の案内をよく確認しましょう。また、検査によっては服薬中の薬に制限がある場合もあります。健診の申し込みをするときなど、事前に病院に確認してください。
健康診断の結果は通常1カ月以内に届きます。各検査項目の基準値は、より健康な状態を目指して定められた人間ドック学会の値を採用しています。病気を治療する医療現場よりも厳しい値を設定する傾向にあるため、多少基準値を外れていても普段通りの生活を継続して問題ない場合もあります。不安や疑問があれば、健診結果を持って受診してください。
再検査や精密検査、治療が必要と判定された場合は、健診結果を持ってなるべく早めに医療機関を受診してください。
「生活改善が必要」と診断された方は運動や食事の習慣を見直し、1年後の健診で数値の改善を目指しましょう。特定健診でメタボリックシンドロームと診断された方は、生活習慣改善のための保健指導を受けることもできます。
年1回の健康診断で日頃の健康づくりの成果を確かめて、元気な明日につなげましょう。
いつでも元気 2017.9 No.311
 この記事を見た人はこんな記事も見ています。
この記事を見た人はこんな記事も見ています。