いつでも元気
2005年12月1日
特集2 知って得 痔の話 毎日使うところ、我慢は禁物
痛み少ない手術「PPH法」
みなさんは歯が痛くて眠れなかったという経験はありませんか。歯は毎日使いますが、肛門も毎日使います。肛門の調子が悪くても、一日中不快感がともない ます。不快感だけならまだしも、痛みやでっぱり、出血などがあると、さあ大変。歯医者さんと違って、病院に行こうと思っても、ちょっと恥ずかしい。
しかし我慢しているうちに治ることもありますが、どんどん悪くなることもあります。悪くなる前に肛門科あるいは外科外来をぜひ受診してください。みなさ んの恥ずかしさをとっぱらうお話はできませんが、知っておくとためになる、ちょっとイイお話をしたいと思います。
肛門のしくみを知ろう
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
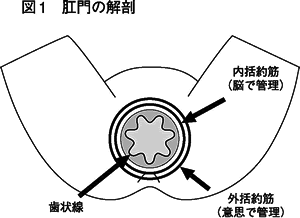
病気のお話の前に簡単に肛門のしくみをお話します。図1はちょっと恥ずかしいですが、足を開いて肛門を見 た図です。肛門は便がもれないように内括約筋と外括約筋という二枚の筋肉で制御されています。内括約筋は意思とは関係なく脳によって管理されています。反 対に外括約筋は自分の意思で開け閉めできます。おしりの穴から1礼くらい奥に波線がありますね。内側の波線を歯状線といいます。
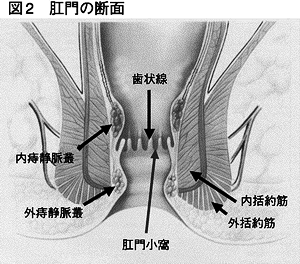
図2は断面図です。先ほどの歯状線の上下に静脈叢という血管の集合体があります。歯状線より上がイボ痔(内痔核)ができる内痔静脈叢、歯状線より下が外 痔静脈叢です。ちょっと細かいですが、波線の歯状線の谷にあたるところが肛門小窩といって粘液を出す出口になっています。
よくある肛門疾患は
一般的に、肛門にできる病気をひとまとめにして「痔」と理解されているようです。しかし車にもカローラ、 マークⅡ、キャデラックなどいろいろあるように、痔にもいろいろな種類があります。代表的なものが三大肛門疾患で、(1)イボ痔(内痔核)(2)切れ痔 (裂肛)(3)痔瘻です。
イボ痔(内痔核)
文字通り排便時にイボのようなもの(内痔核)が肛門から脱出(外に出ること)してしまう病気です。痛み、出血をともないます。女性よりも男性に多いようです。
当院の肛門科を受診する患者さんの6割がこのイボ痔(内痔核)です。肛門疾患の大部分を占めるといってよいでしょう。
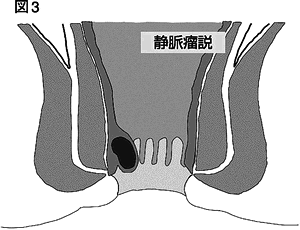
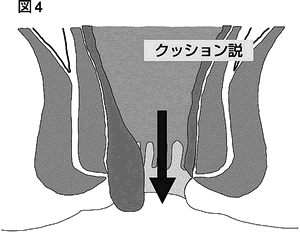
原因としては「静脈瘤説」と「クッション説」があります。図3を見てください。先ほど説明した内痔静脈叢に血豆のようなものができるのが「静脈瘤説」で す。図4のように、内痔静脈叢のまわりの組織が弱くなって内痔静脈叢がずり落ちてくるというのが「クッション説」です。どちらも排便時のいきみ過ぎが原因 のようです。内痔核は、実際は「静脈瘤説」と「クッション説」の両方の要素が関係して発症します。
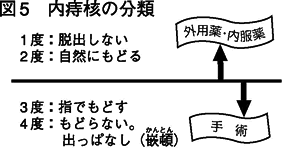
治療の話に移りましょう。イボ痔(内痔核)には有名でわかりやすい分類法があります。図5を見てください。排便時のイボ痔の脱出状態による分類法です。 当院では1・2度は外用薬と内服で、3・4度は手術することにしています。
しかし、ぼくはよく患者さんに「イボ痔が転移することなんかないし、ましてや命を持っていかれることなんかないんだから、あなたが手術を望まれるときが 手術のタイミングなんですよ」と話しています。手術するかどうかは、患者さんの意思を最大限尊重しています。
「痔の手術は痛いのでは」とよくいわれます。ですが、昔とくらべるとはるかに痛みは少なくなっています。個人差はありますが、術後の痛みで夜も眠れない ようなことは、ほとんどありません。
手術ではイボ痔を切除しますが、痛みが少ない「PPH法」という手術法があります。これは、後で紹介します。
キレ痔(裂肛)
文字通り肛門が切れてしまう病気です。若い女性に多く、痛みと出血がおもな症状です。ほとんどが外用薬と内服で治ります。原因は、慢性的な便秘とそれにともなう排便時のいきみ過ぎです。
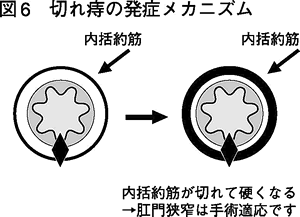
図6を見てください。先ほどの復習です。肛門の内側を取り囲む内括約筋というものがありましたね。この筋肉は非常に柔らかく伸び縮み自在です。しかし切 れ痔が慢性的になり、内括約筋まで及んでしまうと、内括約筋は硬くなって伸び縮みしなくなって肛門が十分開かなくなります。これが肛門狭窄という病気で す。
こうなってしまうと狭い肛門から便を出すために、よけいにいきまなければならず、さらに肛門が切れてしまうという悪循環をくり返します。ここまで進んで しまうと、手術で肛門を広げるしかありません。
痔 瘻(じろう)
昔は穴痔と呼ばれることもありました。肛門のまわりから膿が出る病気です。原因は肛門周囲膿瘍(肛門のまわりに膿がたまる病気)がほとんどです。
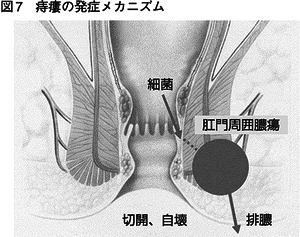
図7を見てください。先ほど説明した肛門小窩という粘液の出口を覚えていますか? 出口は、入り口にもなります。便の中の細菌がここから侵入して、その 奥に膿のかたまりをつくります、これが肛門周囲膿瘍という病気です。
自覚症状は「なんとなく違和感がある」から「痛くて座ることもできない」までさまざまです。そのまま我慢していると、膿のかたまりが自然に破裂しておし りに穴ができ、膿が噴き出すこともあります(自壊)。また、医療機関では外からメスで切って、膿を出してくれます(切開)。 ただ、自壊でも切開でも肛門 小窩と膿が出た肛門周辺の穴が一時的につながってしまいます。
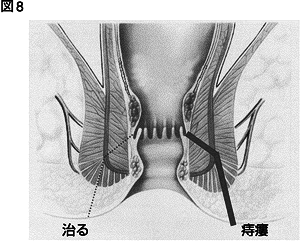
図8を見てください。その後の治り方には二通りあります。左側はそのまま治ってしまう場合です、これはその後特別治療を必要としません。問題は右側、肛 門小窩と膿が出た穴にトンネルができてしまう場合です。このトンネルを「痔瘻」といいます。このトンネルがある限り肛門周囲膿瘍を繰り返したり、肛門のま わりから膿が出続けたりします。この痔瘻という病気は薬では絶対に治らず、外科的手術を必要とします。
◇
その他に肛門外来でよく見かける病気を二つご紹介します。
血栓性外痔核
簡単にいうと肛門にできた血豆です。先ほどの図2の外痔静脈叢に血豆(血栓)ができ る病気です。比較的若い方に多く、「イボ痔ができた」と肛門外来を受診されます。症状はある日突然おしりに豆のようなものができ、非常に痛いということで す。重いものを持った時や、飲み会の翌日などにできやすいものです。完治までに2│4週間かかりますが、ほとんど薬で治ります。痛みが強い人や血豆が硬く なっている人は、手術で血豆を切除した方が早く治ります。
直腸粘膜脱
聞きなれない病気だと思います。この病気は直腸の粘膜がずり落ちて脱出するもので、圧倒的に中高年女性に多いものです。見た目が似ているためにイボ痔(内痔核)と誤診され、薬の治療を受けている人も多いようです。
直腸の粘膜が常に肛門外に出ているわけですから、べとべとした粘液が常に下着を汚したり、粘液が肛門の周りを刺激するために起こるかゆみが特徴です。と きに出血も伴います。薬で治すのは難しく、手術が必要です。
PPH法とは
PPH法は1993年、イタリアのロンゴ博士によって開発された新しい内痔核・直腸粘膜脱の手術法です。日本語に訳しづらいのですが、あえて訳すならば『肛門粘膜環状切除と吊り上げ法』とでも申しましょうか。
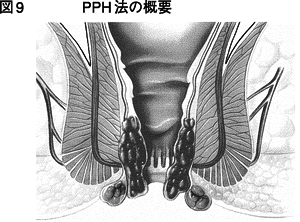
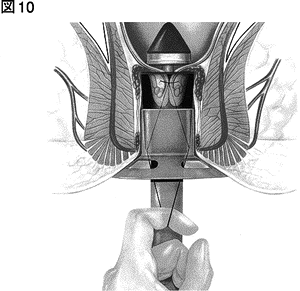
写真がPPH法で用いる器械です。図9~11がPPH法の概要です。ずり落ちている内痔核や直腸粘膜をこの器械で上につり上げ、ドーナツ状に切除するイメージがわかるでしょうか。
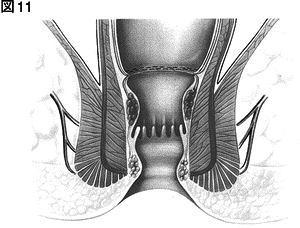
図11を見てください。ずり落ちた内痔核や粘膜を切除したと同時に縫い合わせています。縫い合わせた部分は歯状線より上にあります。実は歯状線より上は 知覚神経がなく、痛みがない場所です。PPH法とは、実は痛みの非常に少ない手術法なのです。そのため現在、日本でも幅広く普及しています。
しかし、PPH法は内痔核の一部(クッション説が原因など)と直腸粘膜脱にしか適応がなく、切れ痔や痔瘻は適応外です。PPH法でできるかどうかは、か かりつけの外科医にご相談ください。
痔と思ったら大腸がん?
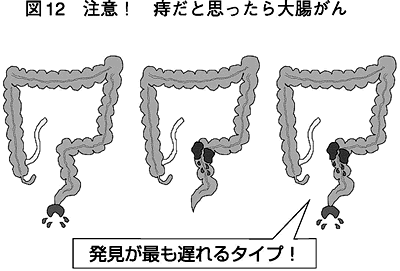
図12は、ぼくが友の会の方々に話す際に用いたものです。どれも下血・肛門出血を訴えて肛門外来を受診した人の場合です。
左は下血の原因が肛門病変(痔)で、これを治療すれば完治します。この人は受診せずに我慢していても命を落とすことはないでしょう。真ん中は下血の原因 が大腸がんの人ですが、初診時は自分は「痔」だと思っている人が多いケースです。診察で痔がないことが分かり、大腸検査にて大腸がんが発見され、適切な治 療が受けられます。
一番問題なのが右のパターンです。痔と大腸がんが共存しています。立派な「痔」があるため、患者さんも医者も「ああ、これが出血の原因ですね」と早とち りをしてしまい、大腸がんの発見が遅れる場合があります。痔の手術後も出血が続き「おかしい、おかしい」と思っている間に手遅れになることもあります。
というわけで、ぼくは肛門から出血があり外来を受診した患者さんには、痔があろうとなかろうと大腸検査をおすすめしています。「痔」では患者さんは死に ません、家族も不幸になりません。でも「大腸がん」の場合はそのまったく逆です。「おかしい」と思ったら、恥ずかしがったり自己診断したりせずに受診する ようにしましょう。
早めに見つけ最善の治療ができるように、今日もぼくは一般外科医として診療を続けています。
いつでも元気 2005.12 No.170
 この記事を見た人はこんな記事も見ています。
この記事を見た人はこんな記事も見ています。









