いつでも元気
2009年7月1日
特集2 古くて新しい病気 痛風と高尿酸血症 ニュートンやダ・ヴィンチも
 |
| 北原孝夫 香川・高松平和病院内科 |
風が当たるだけでも痛いといわれる「痛風」。痛風とはどんな病気でしょうか?
ある日突然、関節が腫れて痛み出します。足の親指の付け根や足首の関節に起こりやすく、肘や膝、手指、アキレス腱などに起こることもあります。その関節 痛が激烈であったため、西洋ではすでに紀元前5世紀、ヒポクラテスの時代から知られていた古典的な病気です。歴史上の人物で痛風に苦しめられてきた人も多 く、マケドニアのアレクサンダー大王、芸術家のレオナルド・ダ・ヴィンチ、科学者のニュートンやダーウィン、宗教家のルターなど、まさに枚挙にいとまがあ りません。
一方、日本では明治以前にはなかったとされています。1960年代までは比較的まれな病気と考えられていました。しかしそれ以降は、食生活の欧米化やア ルコール摂取量の増加などにともなって急増し、痛風患者は現在、60万人を超えているといわれています。
痛風と高尿酸血症の関係も近年、明らかにされつつあります。血液中の尿酸が高い状態が続く病気を高尿酸血症といい、その患者数は痛風患者の約10倍にも 及ぶと推定されています。高尿酸血症はいまや高血圧症や糖尿病と同様、「生活習慣病」として注目を集めているのです。最近の研究には、高尿酸血症も心血管 疾患や脳血管疾患と関連していることを示すものが出てきています。
痛風と、痛風のもとになる高尿酸血症についてお話ししましょう。
痛風の原因は
 |
| 突然やってくる通風発作 |
痛風の関節炎の痛みは激しく、2~3日はまったく歩けなくなるほどですが、7~10日で軽快し、しばらくすると症状がなくなります。
前触れなく突然痛みが襲うため、「痛風発作」と呼びますが、この原因となるのが尿酸です。プリン体と呼ばれる化学物質の一つで、細胞の中にあるDNAや RNAと呼ばれる核酸(遺伝子の成分)やATP(エネルギーの素になっている物質)の老廃物として体内で作られています。関節にたまった尿酸を白血球が攻 撃することで、痛風発作が起こります。
さらに尿酸の原料は食物、とくに肉類に多く含まれているため、これらを摂取することでも尿酸がつくられます。私たちの体内では、尿酸が毎日つくられていますが、一定量を主に腎臓の働きで体外に排出し、バランスを保っています。
ところが、何らかの原因で尿酸が過剰につくられたり、腎臓などの働きが悪くなって排出がうまくいかなくなると、体内、とくに血液中の尿酸濃度が高くなっ てしまい、高尿酸血症になります。放置すると尿酸の結晶が関節に沈着して関節炎を起こし、さらには他の臓器にも沈着して、さまざまな合併症を引き起こしま す。
圧倒的に男性に多い
痛風は圧倒的に男性に多く、男女比が約99対1ともいわれます。理由は、もともと女性の方が男性よりも血液中の尿酸の濃度が低いからです。女性ホルモン には腎臓が尿酸を排出するのを促進するはたらきがあります。閉経して女性ホルモンの分泌が減ると尿酸値は少しずつ上昇します。実際、50歳を越えると男女 の尿酸値の差は小さくなります。
痛風発作は、尿酸値が7・0mg/dl以上の状態が数年以上続かないと起こりません。平均的な男性は1・5mg/dl尿酸値が上昇するとこの状態に達してしまいますが、女性は3・0mg/dl上昇しないと達しないことがわかってきています。
つまり女性はもともと高尿酸血症になりにくいため、痛風にもなりにくいのです。しかし最近では女性も飲酒・外食・宴会の機会が増えたり、また管理職など についてストレスが強くなって女性ホルモンの分泌が低下したりして、高尿酸血症や痛風発作が増えているといわれています。今後は女性も注意が必要です。
自己判断は禁物
痛風を確実に診断する方法は、発作中の関節液を一部抜き出して検査し、尿酸の結晶があることを証明することです。
ただし痛風の症状は特徴的なので、ふつうは状況証拠で十分に診断できるため、米国リウマチ学会の診断基準(表1)が用いられます。
足の病気で痛風と間違いやすいものもあります。関節リウマチ、偽痛風、蜂窩織炎(皮下組織が細菌に感染して炎症をおこして化膿する)、外反母趾、爪周囲 炎、化膿性関節炎、変形性骨関節炎などです。病気によって治療法は違います。痛風かどうかきちんと鑑別することが大事なので、自己判断せずに受診しましょ う。
|
表1 痛風関節炎の診断基準 1.尿酸の結晶が関節液中に存在する
|
痛風発作時の応急処置
実際に痛風発作が起こったときの応急処置も紹介しましょう。まず、発作の起こった関節を安静に保って氷のうなどで冷やし、禁酒します。
昔から使用されているコルヒチンという薬があります。白血球が尿酸を攻撃するのを弱めるもので、発作のごく初期なら有効ですが、発作がひどくなると効き が悪くなります。服用しすぎると腹痛や下痢、嘔吐などの副作用が出やすくなります。
また、痛み止めの薬(非ステロイド系消炎鎮痛剤や座薬)で痛みを抑えることはできますが、腎臓の悪い人や胃潰瘍の人は使えないので注意しましょう。痛み止めの種類によっては、飲むと尿酸値を上昇させ、かえって発作がひどくなるものもあります(アスピリンなど)。
重症になると、ステロイド剤で強力に炎症を抑えることが必要になる場合もあります。ですから、痛風発作が起きたらできるだけ早く受診し、医師・薬剤師の注意をよく守るようにしてください。
いまだに多い腎障害
高尿酸血症の定義は、性・年齢を問わず、血清尿酸値が7・0mg/dl以上とされています。とくに血清尿酸値が8・0mg/dl~9・0mg/dlを超 える状態で長期間放置したり治療の中断があると、痛風発作をはじめ、痛風結節(尿酸の結晶のかたまりが大きくなってこぶになる。皮下や軟骨、関節などにで きる)や関節の破壊・変形、尿路結石(尿管結石・腎結石など)、腎障害など、さまざまな合併症を起こします。
高尿酸血症の患者は、尿酸の排泄量が増えるため、尿が酸性化しやすいことがわかっています。尿酸は酸性の尿(pH6・0未満)では溶けにくく、中性に近 い尿で溶けやすい性質を持っているため、酸性尿では溶けきれなくなった尿酸が結晶になって、尿路結石や腎障害(痛風腎)を起こしやすくなるのです。
以前は、高尿酸血症の死因のトップといえば腎不全(痛風腎による尿毒症)でしたが、近年では早期診断・早期治療がおこなわれるようになり、重症の腎障害 は減ってきています。しかし腎障害の合併の頻度自体はあまり減っていません。人工透析となる患者も増加傾向にあります。
腎障害は、その後の治療経過を大きく左右する重大な合併症であることは今も変わりありません。高尿酸血症に対してはまず、尿酸が体内の組織に沈着するのを抑え、痛風関節炎を予防することが必要です。そして尿路結石・腎障害などを起こさないようにすることが重要です。
そのために高尿酸血症の治療ガイドライン(指針)では、尿酸値を6・0mg/dl以下に保つことが望ましいとされています。高尿酸血症患者の全員が痛風 になるわけではありませんが、脂質異常症(高脂血症)や高血圧、糖尿病、肥満などの生活習慣病が高い率で起こることなどを考慮して、症状がなくても放置せ ずにきちんと治療を受けましょう。
痛風や高尿酸血症の発症には、遺伝的な要因と環境的な要因の両方が関係します。近年、急増している事実から考えて、ライフスタイルの変化などによる環境 要因が強く影響していることは明らかでしょう。食べ過ぎや飲み過ぎ、運動不足、ストレス、またはそれらによる肥満、とくに内臓肥満が尿酸値を上昇させる重 要な要因になると考えられています。
したがって高尿酸血症患者に対する生活指導(食事や飲酒、運動などの生活習慣)は、単に尿酸値のコントロールだけではなく、メタボリックシンドロームの 治療にも通じるといえます。もちろん患者によっては遺伝的な要因が大きい場合や、二次性高尿酸血症といって、がんや血液の病気などが原因だったり、薬剤や サプリメントが原因だったりすることもあるため、ここでもきちんとした診断と治療が大事になります。
プリン体の多い食物避けて
食事療法としては、総カロリー量を制限して肥満の解消をはかるとともに、尿酸のもとになるプリン体の多い食品(表2)を食べすぎないようにします。1日400mg未満を目安としてください。
また、アルコールを摂取すると尿酸値が一時的に上昇します。アルコールが体内で分解されるときに尿酸が作られること、このときにできる乳酸が尿酸の排出 をさまたげること、ビールなどアルコール飲料の一部にプリン体が多く含まれていることなどが主な原因です。どんな種類のお酒でも尿酸値や痛風には影響しま すので、節酒または禁酒をしましょう。
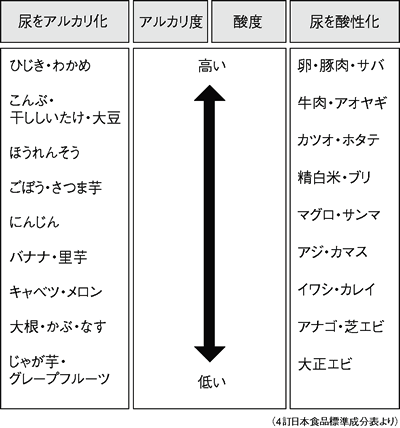
酸性尿を改善するため、十分に水分をとり(もちろんアルコールやジュースはダメ)、食事にも工夫が必要です(表3)。
適度な運動(有酸素運動)はもちろん有効ですが、あまり激しい運動はかえって尿酸値を上げたり痛風発作を誘発する場合があるので、医師の注意をきくようにしてください。
| 表2 プリン体の多い食品と少ない食品(総プリン体表示) |
 |
| 表3 酸性化する食品を控え、アルカリ化する食品を増やす |
 |
病状に応じた薬を服用
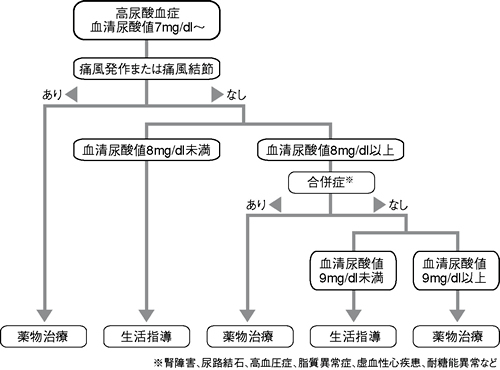
最後に薬物療法です。痛風関節炎を繰り返す人や、痛風結節が認められる人は、尿酸値に関係なく 薬物療法の適応となります。痛風関節炎をまだ発症していなくても尿酸値が8・0mg/dl以上であれば薬物療法の適応になります。肥満や高血圧、糖尿病、 脂質異常症などを合併しているかどうかでも、治療法が変わることがあります(下図)。
高尿酸血症は、(1)尿酸をつくりすぎるタイプ、(2)尿酸の排出が悪くなって起こるタイプと、(3)両者の混在した混合型の主に3つのタイプに分類できます。タイプにあわせて薬物療法をおこないます。
尿酸を下げる薬(尿酸降下剤)にも、尿酸の排出を促進するものと、尿酸ができるのを抑制するものがあり、(1)~(3)のどのタイプになるかということや、合併症などにあわせて薬剤を選択、または併用します。
尿酸の排出を促進する薬を使うときは、尿酸の排出が増えて酸性尿になりやすいため、尿アルカリ化薬(クエン酸配合薬)を併用して酸性尿を改善し、尿路結石を予防することもあります。
また、尿酸降下剤をすでに服用している人で、通院を中断したり服用を忘れたときなどに痛風発作が起こりやすくなることがあり、注意が必要です。発作が起 きてからあわてて尿酸降下剤を再開したり、勝手に量を増やしたりすると症状が悪化する場合があるので、必ず医師・薬剤師に相談しましょう。
| 高尿酸血症の治療方針
|
 |
参考文献▽日本痛風・核酸代謝学会治療ガイドライン作成委員会(編)「高尿酸血漿・痛風の治療 ガイドライン」2002、▽日本臨床増刊号(通巻817号)「高尿酸血症・低尿酸血症」2003、▽「日本臨床」第66巻・第4号(通巻932号)特集 「高尿酸血症・痛風Update」、2008
いつでも元気 2009.7 No.213
 この記事を見た人はこんな記事も見ています。
この記事を見た人はこんな記事も見ています。









