特集2 腹腔鏡手術 「外科手術の革命」と言われるゆえん
利点と欠点を見極めたうえで実施を
腹腔鏡手術は、今から約30年前にヨーロッパの外科医により始められ、急速に世界中に広まっていきました。
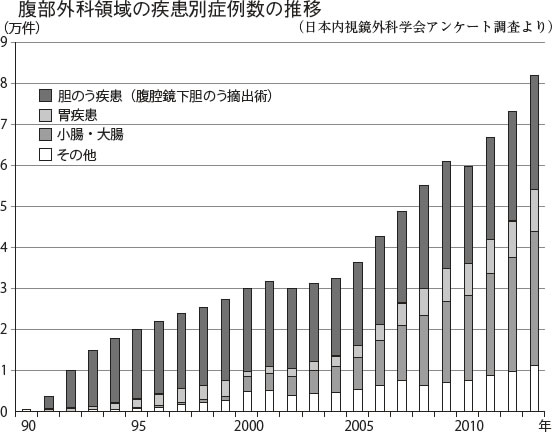
日本では1990年に初めての腹腔鏡下胆のう摘出術がおこなわれて以降、手術件数は右肩上がりで上昇し、2013年には国内で約8万人の患者さんに腹腔鏡手術がおこなわれました(表)。これだけ広くおこなわれている手術ですから「すでに経験済み」という方も多いでしょう。
当院では、1991年に腹腔鏡下胆のう摘出術を開始し、現在では年間約90件の腹腔鏡手術を実施しています。
負担の少ない手術
腹腔鏡を含め、内視鏡を使った外科治療である内視鏡外科手術は、外科の世界に「革命」をもたらしたと言っても過言ではありません。
そもそも手術とは、病気やけがにより具合の悪くなった臓器や部位を、取り除いたり作りかえたりする治療法です。体内の臓器に対する手術をおこなうには、皮膚や腹壁(おなかの壁となっている部分)を切開しなければなりません。切開の大きさは手術内容により異なりますが、通常は長さ10〜20センチに及びます。
こうして臓器にたどり着いてようやく直接眼で視て(直視下と呼んでいます)、手で触れて、手術が可能となるわけです。これを開腹手術と言います。
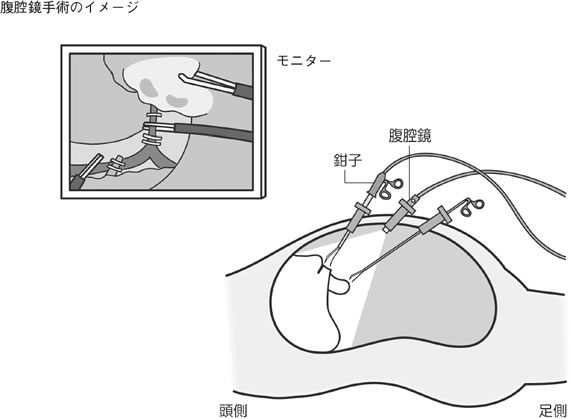
一方、腹腔鏡手術では、腹部に小さな穴をあけて、そこから腹腔鏡という内視鏡でおなかのなかを見ながら、鉗子や電気メスを使って手術をおこないます。対象となる臓器に加える操作は基本的に開腹手術と同じですが、手術箇所への到達の仕方が異なります。
切開部が小さいため、体への負担を大幅に減らせる(低侵襲)など、さまざまな利点があります。負担の少ない方法で開腹手術と同等の治療効果があげられる点が、腹腔鏡手術が「外科手術の革命」と言われるゆえんです。
実施の方法
では実際の手術のようすを、当院でおこなっている腹腔鏡下胆のう摘出術を例にご説明します。
まず、全身麻酔をして、おへそを小さく切開し、手術器具の出入り口となる器具(ポート)を挿入します。続いて、炭酸ガスを注入して腹部を膨らませ、空間をつくってからポートより腹腔鏡を入れます。なかのようすをモニター画面に映すと、肝臓や胃、大腸(横行結腸)、横隔膜越しに拍動する心臓、手術で摘出する胆のうなどを見ることができます。モニターに映し出される画面を、執刀医だけでなく助手や麻酔医、看護師など、手術に関わるスタッフ全員で見ながら手術をすすめていきます。
次に、必要な手術器具を挿入するために、数本のポートを腹部に挿入します。胆のう摘出の場合は通常3本使用しています。必要に応じてポートを追加することもあります。
腹腔鏡用の手術器具は長さ40センチ程の軸の先端に、つまんだり挟んだり切ったりする機能を持っています。
いよいよ胆のうの摘出開始です。胆のう周囲の膜を電気メスで切開し、動脈や静脈などの細かい血管は、電気メスや止血用凝固装置で処置し、胆のう管や胆のう動脈などの太い血管(といっても数ミリ程度)は、医療用クリップを装着してから切り離します。
こうして胆のうが周囲から切り離されたわけですが、切り離した胆のうはまだおなかのなかにあります。開腹手術では簡単に取り出せますが、腹腔鏡手術の場合は小さな切開部から体外に摘出する必要があります。専用の回収袋に胆のうを収め、通常はへその切開部を回収袋が取り出せる大きさに拡大してから、摘出します。
さいごにもう一度、腹腔内を十分観察し、出血がないかなど最終チェックをおこないます。問題がなければ腹部を膨らませるために入れていた炭酸ガスを抜き、ポートを取り外して切開部を閉じて、手術終了です。
利点・欠点は
次に、腹腔鏡の利点・欠点についてお話しします。
腹腔鏡の利点は、(1)手術あとの傷が小さい、(2)内視鏡による拡大視効果があることです。
手術あとが小さいことは美容的に優れているだけでなく、術後の痛みが軽いため、より早くベッドから起き上がれるようになります。
また、開腹手術と比べておなかのなかが空気にさらされないため、手術後の腸の動き出しが早く、食事も早く食べられるようになります。また、臓器と臓器が癒着する危険性が少なく、腸閉塞になりにくいと言われています。これらの効果により、入院期間が短縮でき、早期に社会復帰が可能となるのです。
次に内視鏡による拡大視効果についてです。
高性能カメラにより拡大した鮮明な画像を見ながら手術をおこなえるため、従来の開腹手術では見えにくかった細かい血管や神経まで観察ができ、繊細な手術操作が可能となりました。モニターの画像を共有できるので、スタッフ間で解剖学的な理解を深めることや、技術指導をおこないやすいなど、医師の教育面でも多大な利点があります。
一方、次のような欠点もあげられます。
(1)出血に弱い
手術のために器具を操作する入り口がポートに限定されることと、腹腔鏡だけで手術部位を見ていることから、出血が生じて視界が悪くなると、おなかのなかの状況がわかりづらくなり、止血に難渋することがあります。大出血などで対処が難しい場合は、開腹手術に移行する判断も迫られます。必然的に出血させない手術操作が求められるのです。
(2)全体をとらえにくい
カメラによる拡大視効果は優れていますが、小さな視野での操作を余儀なくされるため、手術部位の全体を見渡すことは不得手と言えます。「見えていない部位を損傷していても見落とされやすい」という点も指摘されています。
(3)吻合操作が煩雑になりやすい
消化管の再建が必要な場合は、手術部位の視野が狭いために吻合(切除部を縫い合わせる)操作が煩雑になりやすいと言えます。
(4)習熟が必要
このようにいろいろな制約が加わる手術であり、開腹手術よりも執刀医の技術力の差が出やすく、習熟が必要な手術であると言えます。
実施には制約となる条件が
また、どんな方でもこの手術が可能というわけではありません。腹腔鏡手術の実施には制約となる条件があるのです。
腹腔鏡手術では、先ほど述べたように炭酸ガスでおなかを膨らませる気腹操作をおこないます。この影響でおなかのなかの圧力が上昇し、横隔膜が押し上げられるため、次のような合併症が起きる危険性が高くなります。
・肺が膨らみにくくなる
・血液中の酸素濃度が低下
・血液中の炭酸ガス濃度が上昇
・不整脈
・血液の循環が悪化
・静脈血栓(静脈がつまる)
・肺塞栓(肺の動脈がつまる)
これらは、特に心臓や肺の機能が低下している場合に起こりやすくなります。また腹腔内の視野が確保できない状態も、腹腔鏡手術困難の原因となります。過去に手術をしたことがあるなどの理由で臓器の癒着が激しい場合や、腫瘍が大きく視野が妨げられる場合などがこれに当てはまります。
領域別手術
続いて、領域別に腹腔鏡手術の概要を説明します。
■腹腔鏡下胆のう摘出術
腹腔鏡手術が導入されるきっかけとなった術式で、国内では約20年前より年間2万例を超える患者さんに対しておこなわれています。
胆のう結石症や胆のうポリープなど、胆のうを摘出する場合の第一選択肢となっています。出血や胆管損傷などの合併症を避けることが重要です。
■小腸・大腸疾患
15年前には年間4000件程度でしたが、近年は年間3万件を超える手術が実施されており、件数増加が著しい領域となっています。
(1)虫垂切除術
開腹手術でも小切開でおこなうことができますが、虫垂の癒着が強い場合には、切開を広げたりする必要がありました。腹腔鏡手術では、病状の程度に関わらず同様の手順で手術ができ、腹腔内を広く見渡せる利点があります。
当院では、2012年より急性虫垂炎に対して積極的に腹腔鏡下虫垂切除術を導入しました。緊急手術が多いため手術室スタッフの協力あってのことですが、手術時間も1時間程度と短く、有用性を実感しています。
(2)大腸切除術
内視鏡による切除は開腹手術より難しいため、当初は良性腫瘍や早期がんを対象に実施されてきました。しかしながら、手術の経験が蓄積されるなかで、開腹手術に劣らない治療成績が確認され、進行がんにも実施されるようになりました。
特に直腸切除術は、腹腔鏡の利点が発揮される手術の一つです。骨盤という狭い空間を通っているため、従来の開腹手術では視野の確保が課題となっていましたが、腹腔鏡による骨盤内の視野は極めて良好です。
(3)胃切除術
早期がんを対象とした実施が多く、2013年には、約1万件の手術がおこなわれました。実施する施設も増えています。
(4)肝臓手術
開腹手術の時代から、血液の豊富な臓器である肝臓を安全に切除するために、肝切除ならではの技法が考案され、実施されてきました。
現在、保険診療で認められているのは腹腔鏡下肝のう胞切開術(液体のたまったできもの=のう胞を切り開く)、腹腔鏡下肝部分切除術、外側区域切除術です。
(5)腹腔鏡下膵臓手術
膵臓は十二指腸につながっている細長い臓器です。つながっているのとは反対の箇所を部分的に切除する膵体尾部切除は、保険診療で認められています。また、膵臓がつながっている部分を十二指腸ごと切除する膵頭十二指腸切除にとりくむ施設も増えてきています。
◆
そのほか、内臓が本来あるべき場所からとび出してしまう鼠径ヘルニアや腹壁ヘルニアなどに対する腹腔鏡手術も実施されています。
利点をいかせる範囲で
腹腔鏡手術は、患者さんの体の負担を大幅に減らすことができることが、明らかになっています。
一方で、出血や先に述べたような合併症を生じると、「低侵襲」ではなくなってしまいます。大切なことは、腹腔鏡で「手術できる」ことと、「手術するべきである」こととは大きな違いであり、腹腔鏡の利点が生かせる範囲で実施することが大切であると言えます。
イラスト・井上ひいろ
いつでも元気 2015.03 No.281
- 記事関連ワード