特集2 大腸内視鏡検査のすすめ 便潜血検査で陽性が出たら
がんの見落とし減らす新技術も
 |
| 芹澤昌史 松本協立病院消化器内科 |
便潜血検査を受けたことがありますか? これは大腸がんの発見を主な目的とした検査です。大腸 がんがあると便ががんの表面をこすって血が混ざることを利用して、便に血液が潜んでいないかを調べます。陽性なら大腸がんかもしれない、というわけです。 読者の中にも「捨てるウンコで拾ういのち」などのキャッチフレーズで、検査をすすめられている方がいらっしゃると思いますが、大腸がんを見逃さないため に、ぜひ便潜血検査を受けましょう。
大腸がんは、近年増えています。とくに女性では2003年、胃がんを抜いて、がん死亡の第1位になりました。大腸がんの原因ははっきりとはわかっていま せんが、食事の欧米化などが原因といわれています。とくに、ソーセージやウインナーなどの加工肉のとりすぎや、多量の飲酒、肥満などが、がん発症の誘因に なると考えられています。
では、便潜血検査で陽性になったら、どうしたらいいのでしょう。「私も大腸がん!?」と不安で眠れなくなる人もいるかもしれませんね。でも、あわてることはありません。
陽性になったら精密検査を
 便潜血検査で陽性になるのは、検査を受けた人の約7%です。そのうち、本当に大腸がんが見つかるのは、陽性の人の3~4%程度です。
便潜血検査で陽性になるのは、検査を受けた人の約7%です。そのうち、本当に大腸がんが見つかるのは、陽性の人の3~4%程度です。
つまり陽性の人でも95%以上はがんではないのです。良性のポリープ、痔や他の病気、あるいは何も問題がない場合が大多数です。お腹をこわしたとか、便 秘がちで便が固く、大腸の壁をこすっただけでも陽性になることがあります。
しかし「95%以上が問題ないなら、自分もきっと大丈夫だろう」と考えて何もしないのは禁物です。大腸がんは症状がないごく早期のうちに発見し適切な治 療を受ければ100%に近い確率で治りますが、放置すれば、治るはずのがんを進行させることになりかねません。
便に血が混ざっていると一目でわかる、便が細くなった、お腹が痛い、便が出にくいなどの症状が現れたときは、進行がんのことが多いので、無症状のうちに発見し治療することが重要です。
便潜血検査で陽性の人が精密検査を受けた場合、受けなかった人たちより生存率が平均5倍も高いという研究結果もあります。
陽性の結果が出たら、検診を受けた医療機関や、最寄りの一般内科、外科、消化器科、慢性疾患で通院中のかかりつけ医などを受診するようにしましょう。受 診後、専門の医師を紹介されたり、その場で大腸の精密検査を予約することになります。
なお、便に血が混ざっていると一目でわかる場合は、便潜血検査を受けることは意味がありません。特殊な対応を必要とする場合があると思いますので、すぐに外科、肛門科や消化器専門の医師の診察を受けてください。
内視鏡をすすめるワケ
大腸の精密検査は主に2つです。
●内視鏡検査 大腸に内視鏡を入れ、内部を直接のぞく検査
●注腸検査 大腸にバリウムを入れ、ふくらませたところをX線で撮影する検査
いずれも検査前は腸の中をきれいにする必要があるため、検査を受ける人は検査前日・当日と、食事などの制約を受けると思います。とくに内視鏡検査は、腸 をきれいにするためのお水を大量に飲み、下剤も数回服用します。当日は朝から絶食ですから、お腹もすいてたいへんです。
しかしせっかく検査を受けるなら、私は迷わず内視鏡検査をおすすめします。注腸検査は大腸検査の主流を占めてきた歴史ある検査ですが、小さい異常は見え ないし、平らな形のがんなどは発見しにくいのです。内視鏡は直接中をのぞくため、よく見えるカメラを使えば、異常を発見する上でより優れているのが現状で す。
また、注腸検査で異常が見つかれば、結局内視鏡検査をすることになります。それなら、はじめから内視鏡検査をした方が検査を受ける人にとっても負担が軽いのではないでしょうか。
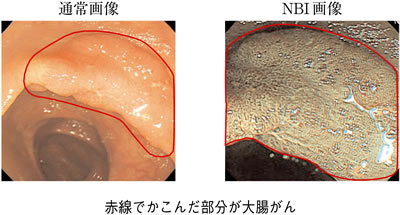
| 図1 NBI(狭帯域光観察)で組織の状態を浮き彫りに |
 |
がん見分けるNBI技術
さらに内視鏡には、最近NBIという新技術を備えたものが登場し、当院でも採用しています。これはごく弱い青い光を当てて、その反射をセンサーで感知し、血管の状態を浮き彫りにすることで、がんなどを見分ける技術です(図1)。一見平らで何の異常もないように見える大腸、胃、食道の壁をNBIで観察したらがんが見つかったという例を、私は何度も経験しています。
異常を見分ける方法には青黒い色素を大腸の壁にまき、その沈着具合を見るものもありますが、NBIは内視鏡についているスイッチを切り替えるだけなので、より短時間で検査できるメリットもあります。
拡大内視鏡といって、画面を何十倍にも拡大するカメラもあります。おかしいと思った部分をその場で拡大し、よりくわしく状態を観察できます。これとNBIを組み合わせると、より優れた検査ができます。
当院では食道、胃、大腸のすべての検査にNBIと拡大の機能を持った内視鏡で検査をしています。ここまでしている病院は、全国的にもまだめずらしいと思います。
治療は―――
大腸内視鏡による治療
大腸の壁の表面に近い部分にとどまっているがんには、内視鏡による治療をおこないます。
また、良性のポリープでも、がん予防のために大きさと「顔つき」をみて切除します。大腸がんは突然発生するものよりも、良性のポリープから変化して進行していくものが多いといわれているからです。
■ポリペクトミー
基本的に大腸のがんなどの病変を切除する方法で、さまざまな方法がありますが、取るべきところに「輪っか」をかけて、これを引き紋って焼き切る治療です。日帰りでおこなうところもあるようですが、当院では1泊2日で実施しています。
■ERHSE
少し大きい早期がんについてはこの方法をとっています。早期の胃がんを取り除く技術として始 まった、内視鏡による手術法です。現在、広く普及していますが、北海道民医連の平尾雅紀医師が1983年に開発したものです。内視鏡治療を飛躍的に進歩さ せた画期的な方法で、この開発と治療への応用は革命的なできごとであったと思います。
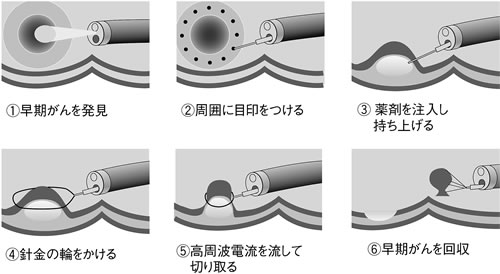
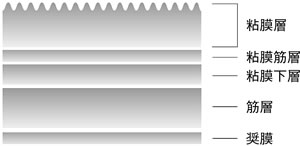
まず、取り除く部分の周囲に印をつけ、止血作用を持った薬剤を注入してがんを浮き上がらせます。その上で周りを内視鏡内蔵のメスで一周切開した後、「輪っか」をかけて切除します(図2)。大腸は図3のように何層かにわかれていますが、粘膜内に留まり、直径が2センチ程度までの大腸がんに実施します。
| 図2 ERHSE(内視鏡的粘膜切除術) |
 |
| 図3 大腸壁の構造 |
 |
■ESD
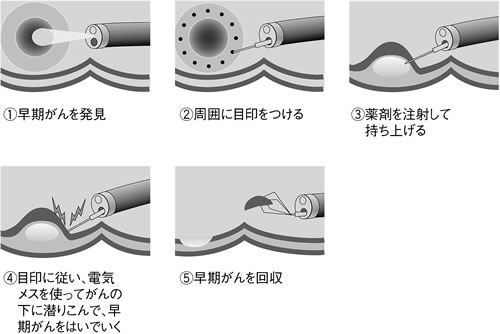
ERHSEの応用です。1990年代後半に国立がんセンターなどの医師らによって開発されたもので、周囲から薬剤等を注入し、がんを浮き上がらせ、周りを切るところまではERHSEに似ています(図4)。
その後、特殊な電気メスを使ってがんの下に潜りこみ、全体を少しずつはがしていきます。やはり大腸の壁表面近くに留まっているがんにおこないます。直径 が7~8センチ程度あるなど、かなり広範囲のがんも切除できます。
ESDは2006年に胃がん、2008年に食道がんの治療法として公的保険が適用されましたが、大腸がんはまだです。「大腸は胃よりも壁が薄い」ことな どが理由ですが、胃よりも壁が薄いのは食道も同じです。電気メスの品質向上などにより、ESDは大腸がんの治療法としても広く普及してきました。早急に公 的保険を適用すべきだと思います。
| 図4 ESD(内視鏡的粘膜下層はく離術) |
 |
その他の手術
がんが進行すると、その他の手術をおこなうことになります。
■腹腔鏡下切除術
お腹に小さな穴を空け、外から腹腔鏡というカメラや電気メスなどを入れ、がんを取り除く手術です。手術跡が小さく、出血や、手術後に内臓同士がくっついてしまう癒着を最小限におさえることができます。
食事や便通の再開など、術後の回復が早く、入院期間も短くできます。ESDよりも大きながん、進行したがんを切除できます。
一方、体の外から器械を入れること、そのため目で確認できる範囲も限られていることなどから、おのずと限界があります。難易度が高い手術法のため、どんな大腸がんでも対応できるわけではありません。
■開腹手術
大腸の周囲にまでがんが広がっているなどして、腹腔鏡では困難な場合などに開腹手術をおこないます。
◇
これらの手術法により、治せる大腸がんは、かなり増えています。技術の進歩により、肛門に近い部分にできた大腸がん(直腸がん)でも、肛門のギリギリ近くまで迫ってがんを取り除き、以前なら人工肛門に置き換えたような場合でも肛門を温存できる例も増えています。
ですから、大腸がんが心配な方は、こわがらずに医療機関を受診し、専門医の精密検査を受けましょう。
侮れない痔
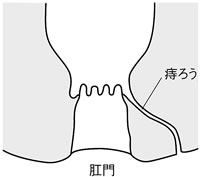
| 図5 痔ろう |
 |
もうひとつ、便潜血検査が陽性となりやすい病気に、痔があります。
もし痔を自覚している人は、内視鏡検査を受けてください。便潜血検査で血が混ざっていても「きっと痔のせいだ」と思っていると、痔の影に大腸がんが隠れ ていたというケースも少なくないからです。定期的に内視鏡検査をおこないましょう。
「切れ痔」「いぼ痔」「痔ろう」など、痔にもいろいろありますが、大腸とお尻が肛門以外の場所で貫通してしまう痔ろう(図5)は治りにくく、細菌感染をおこしてひどくなることがあります。恥ずかしがらず、外科、肛門科などを受診しましょう。
陰性の人も検査を受けて
最近流行の管が細い内視鏡は、どうしてもカメラで見える画像の質が劣りがちです。検査を受ける 方の負担は軽くなるのですが、そのためにがんを見落としてしまったら、元も子もありません。当院で使用している内視鏡は、先ほど述べた拡大機能がついてい たり、内部がよく見えるハイビジョン画像の内視鏡を使っているため、決して細くはありません。
その分、内視鏡検査時の負担を減らす工夫を考えています。内視鏡時に痛み、吐気、ゲップなどの苦痛があった場合、希望者には鎮静剤や鎮痛剤を使うことが あります。しかし鎮静剤は通常6~7時間も効き目が続くため、「その日は自分で車を運転しないでください」とお願いしています。これらの薬剤は、眠気を引 き起こすためです。
そこで当院では即効性が高く、検査後すぐに効き目が切れるタイプの鎮静剤を来年から導入する予定です。そうすれば公共の交通手段を乗り継いだり、家族に 連れてきてもらわなくても、眠っている間に内視鏡検査を終え、車を運転して帰宅できるようになります。それでもたいへんな検査にはかわりありませんが、私 はそれに見合うだけの高い水準の内視鏡検査と治療を患者さん、とくに共同組織のみなさんには提供しようとがんばっています。
松本協立病院の診療圏には中信健康友の会のみなさんが約2万人いらっしゃいますが、全員に定期的な内視鏡検査をしたいと考えています。医師体制の問題もあり、すぐには実現しませんが、挑戦したい課題です。
便潜血検査は、早期がんで約半分、進行がんでも1~2割は陰性という結果が出てしまうといわれています。ですから、便潜血検査が陰性でもそれで安心とは いえません。便潜血検査が陰性のみなさんも、ぜひ2~3年に1度は、大腸内視鏡検査を受けてほしいと思います。お待ちしています。
イラスト・いわまみどり
いつでも元気 2010.11 No.229



