特集2 化学療法 入院しなくても通院で受けられる
がんを治すために、ならないために
「抗がん剤治療(化学療法)」と言うと、「ずっと入院しなければならない」というイメージをお持ちの方は多いのではないでしょうか。
しかし、そのような時代は終わりました。今でも入院が必要な時期はありますが、化学療法の初回導入時や、シスプラチン(抗がん剤の一種)を併用する場合 などに限られています。外来で化学療法を受けながら、仕事に行ったり、旅行や趣味、家族の団らんなど、大切な時間を過ごされている患者さんも多数おられま す。毎月、韓国に行っていた患者さんもいるほどです。
今回は、入院ではなく、通院で受けられる化学療法についてお話しします。
 |
| 野崎 明 京都民医連中央病院 外来化学療法センター 化学療法科(腫瘍内科) |
化学療法とは
化学物質の中には、特定の生物・細胞にだけ害をあたえる「選択毒性」を持つものがあります。化 学療法とは、この選択毒性を利用して、病気の原因となっている微生物やがん細胞の増殖を阻害し、病気の治癒に結び付ける治療法のことです。一般的に「化学 療法」と言えば「抗がん剤治療」をさします。
がんの性質
通常、私たちの体をつくっている細胞は、常に一定の割合で死んでいきますが、細胞分裂により新 たな細胞を生むことで体を維持しています。この細胞の増殖がコントロールできなくなり、無制限に増殖するようになった細胞を「がん細胞」と呼びます。その ため、がんには一般的に次のような性質があります。
■臓器の正常な構造を無視して増殖するため、臓器の機能が低下したり、神経にあたって痛みを起こす。
■がんは離れた場所にも転移(遠隔転移)して全身に広がるため、進行すると根治の可能性が低くなる。
■時にホルモンのように作用する物質を出すので、正常な生体機能を妨げる。
■がん細胞は無制限に栄養を取り込んで増殖するため、がんが進行すると急速に体力が消耗する(悪液質)。
技術の進歩とともに
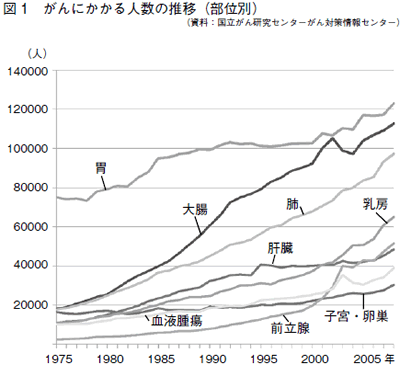
年々、がんの患者さんは増えています(図1)。そして、近年の医療技術の進歩や新薬の開発にともない、進行がんの患者さんであっても元気に過ごせる期間が長くなっています。以前なら治癒など望めなかったケースでも、治癒をめざせるようになってきました。
昔の抗がん剤は副作用が強く、長期入院で化学療法をおこなうのが主流でした。しかし近年の抗がん剤は副作用が少ない割に効果が高く、また副作用を和らげ るための薬の開発も進んだため、通院での化学療法ができるようになりました。
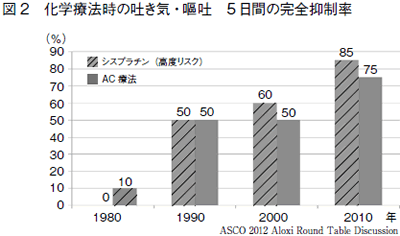
図2は、吐き気・嘔吐がきついと言われていたシスプラチンや AC療法(2つの抗がん剤=アドリアマイシンとシクロフォスファミドの併用療法)を受けた患者さんが、点滴後5日間たっても吐き気を感じたり嘔吐しなかっ た割合(完全抑制率)を示したものです。1980年代は10人中9~10人の方に吐き気・嘔吐が現れていましたが、2010年代には10人中2~3人にま で減少しています。このように化学療法は年々、進歩していることがわかります
 |
 |
腫瘍内科とは
化学療法は従来、外科の医師が手術と組み合わせておこなうことが多かったのですが、さまざまな抗がん剤が開発され、治療手段も増えてきたことから、化学療法の専門家が必要になってきました。現在は腫瘍内科医がその役目を担っています。
日本臨床腫瘍学会のがん薬物療法専門医は2013年9月現在867人ですが、まだまだ目標の3000人前後には足りていません。
腫瘍内科は臓器別の診療をおこなうのではなく、がん治療の専門医ですので、どこからきたがんなのかがわからない「原発不明がん」であっても、多重がん (肺がんや乳がんなど複数のがんが同時にある)であっても、より最適な治療法を提示できます。
化学療法の役割
化学療法には大きくわけて次の5つがあります。
(1)術前化学療法
手術の前におこなう化学療法。乳がんの場合、乳房を温存できる可能性が高くなる。切除不能だった「大腸がん肝転移」などが手術可能になることも。
(2)術後補助化学療法
ほとんどの固形がんが対象。手術単独では再発する可能性が高い場合などに、化学療法を併用して完治をめざす。
(3)放射線化学療法
放射線療法と化学療法を併用し、治療効果の増強をねらったもの。食道がんの場合は、手術の代替手段になりえる。
(4)単独でおこなう化学療法
抗がん剤によく反応する造血器悪性腫瘍(血液・骨髄・リンパ節などのがん)や胚細胞腫瘍(精子や卵子になる細胞からできるがん)などは抗がん剤のみで治癒するケースが多い。
(5)緩和的化学療法
根治・切除不可能な進行・再発がんに対する化学療法。生存期間の延長や、がんにともなう諸症状の緩和などを目的とする。
このうち(1)~(4)は完治をめざす治療のため、一時的に毒性(副作用)が強い治療をおこなうことになります。(5)の場合、最近では治療期間が数年 にわたることもめずらしくないため、いかに体力を消耗せず長く治療を続けられるようにするかが重要です。
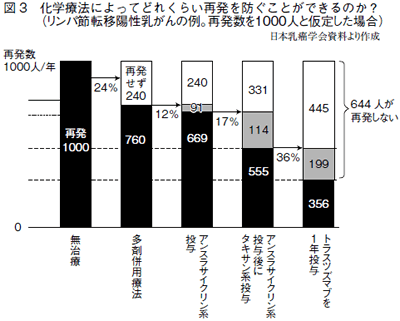
たとえばリンパ節への転移が見られ、なおかつタンパク質の一種であるHER2が過剰に発生しているタイプの乳がんの場合、標準治療は手術後にアンスラサ イクリン系・タキサン系などの抗がん剤治療を半年おこない、トラスツズマブという抗がん剤を1年投与する治療をおこないます。手術単独であれば、1000 人の方が再発すると仮定した場合、この術後補助化学療法を受けると644人の方が再発を免れることができるのです(図3)。
この事実を知っているのと知らないのとでは大違いで、日本ではいまだに適切な治療がおこなわれていない病院もあります。当院ではそのようなことがないよ うに、体制を整え、よりよい医療を提供できるように努めています。
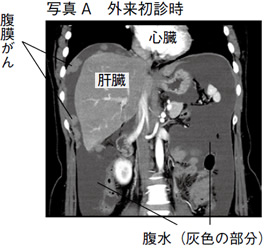
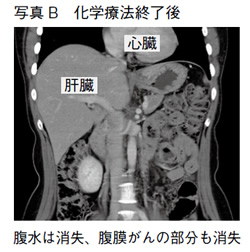
写真Aは、抗がん剤によく反応する腫瘍の1例で、原発性腹膜 がんの方のCT画像です。この方は44歳の女性で、ある年の12月に「お腹が張る」と訴えたため検査をしたところ、大量の腹水とがん細胞がみつかりまし た。クリスマスイブという、なんともうれしくない日に入院となりましたが、診断の上で年明けから抗がん剤治療を6コースおこなったところ、写真Bのように病変が消失していました。
治療開始から半年後の夏に手術をおこなったときには、切除した組織を顕微鏡で見てもどこにもがん細胞がない「病理学的完全奏効」と呼ばれる状態になって います。現在は抗がん剤を使用していませんが、元気に外来に通院されています。
 |
 |
 |
高騰する医療費
このように、抗がん剤が年々進歩し、「不治の病」から「治癒をめざせる」時代になってきたことは喜ばしいことです。
しかし、新しい薬は効果も高いのですが、値段も高い!
1錠9000円もする薬を、1回ならまだしも、毎日ずっと使い続けるとなると、気が遠くなりそうです。
幸い、公的医療保険には高額療養費制度というものがあり、収入に応じて月額の医療費負担額の上限が決まっています。しかし、昨年までは「償還払い」制度 だったため、どんなに負担額が高くても、いったんは全額支払う必要がありました。毎月30~40万円支払って、返金されるのは早くても三カ月後だったので す。「これではたまらない」と、当院の看護師が中心になって国会に負担限度額の引き下げや、窓口での支払いは上限負担額までとすることなどを請願しまし た。そして2012年4月以降、ひとまず「窓口支払い額は上限負担額まででよい」ことになりました。
ただ、治療が長くなると治療費もかさみます。お金の切れ目が命の切れ目にならないよう、まだまだ制度改善のために国にはたらきかけることが必要だと思います。
がんと生活習慣
がんが治らないほどに進行した患者さんに対しては、私自身、まだまだ力不足を感じます。抗がん剤治療で治った方に対しては、再発をしない方法を考えます。再発防止には、普段の生活改善が必須です。
表1は、2007年に世界がん研究基金が発表した「がん予防 の10か条」です。いろいろ勉強していたとき、「この第10条の“専門家”って誰だろう…って、僕がわかってないとまずいじゃないか!」と思いながらさま ざまな論文を読みあさりました。この10か条は、がん予防だけでなく、誰もが健康に生きていくために、憲法と同じくらいに大事なものだと思っています。
がんだけでなく、脳卒中や心臓病、肺・腎疾患、認知症、糖尿病などにならずにお元気で過ごされている高齢者の方は、だいたいこの10か条に沿った生活をされていることが多いという論文報告もあります。
表1 がん予防の10か条
基本原則:がん予防には禁煙が最も重要である
喫煙者は禁煙の上、下記10か条を目標とする
第1条 肥満
目標:BMIは21~23の範囲に
推奨:標準体重の維持
第2条 運動
推奨:毎日少なくとも30分の運動
第3条 体重を増やす飲食物
推奨:高エネルギーの食べ物や砂糖入り飲料やフルーツジュース、ファーストフードの摂取を制限。水や茶や無糖コーヒーが推奨
第4条 植物性食品
目標:毎日少なくとも600gの野菜や果物と、少なくとも25gの食物繊維を摂取するための精白されていない穀物である全粒穀物と豆を食べる
推奨:毎日400g以上の野菜や果物と、全粒穀物と豆を食べる。精白された穀物などを制限する
第5条 動物性食品
赤肉(牛・豚・羊)を制限し、加工肉(ハム、ベーコン、サラミ、燻製肉、熟成肉、塩蔵肉)は避ける。赤肉より、鶏肉や魚が推奨される
目標:赤肉は週300g以下に
推奨:赤肉は週500g以下に。乳製品は議論があるため推奨されていない
第6条 アルコール
男性は1日2杯、女性は1日1杯まで
(缶ビール1缶ぐらい)
第7条 保存、調理
目標:塩分摂取量を1日5g以下に
推奨:塩辛い食べ物を避ける。塩分摂取量を1日6g以下に。カビのある穀物や豆を避ける
第8条 サプリメント
目標:サプリメントなしで栄養が満たせる
推奨:がん予防のためにサプリメントに頼らない
第9条 母乳哺育
6カ月母乳哺育する。母親を主に乳がんから、子どもを肥満や病気から守る
第10条 がん治療後
がん治療後は、栄養・体重・運動について専門家の指導を受ける
治療には適切な連携が重要
がん治療には多くの人が関わります。診断をする内科医だけでなく、手術をおこなう外科医、治療 に放射線照射を必要とする場合には放射線科医、がんにともなう苦痛がある場合は緩和ケアの専門家、こころの負担を和らげる精神科医、外来通院が困難な場合 は往診をする地域の医師たち、そして医師だけでなく看護師や薬剤師などの各専門スタッフがみんなで総力をあげて、よりよい医療を提供するため、綿密に協力 することが不可欠です。
腫瘍内科医は、単に抗がん剤治療をするだけの医師であってはなりません。がんにまつわるさまざまな問題を、患者さんとともに解決していくトレーナーのような存在でありたいと思っています。
いつでも元気 2013.12 No.266



