【新連載】39.抗生物質による副作用のまとめ
全日本民医連に報告された抗生物質による副作用は、1年間(2015年)で193件でした。最も多く報告された副作用は発疹(軽度の発疹から全身発疹までを含む)で、112件報告されています。次に多く報告されているのが、肝障害の24件、その後、下痢10件、口内炎7件、白血球・血小板減少6件、アナフィラキシーショック6件と続いています。抗生物質による副作用は多岐に渡りますが、おおよそ上記の副作用を注意していくと、全体の85%を押さえる事ができます。
これまでに民医連新聞に掲載されてきた注意喚起事例は、リン酸クリンダマイシンによる腎障害(2004年4月)、バンコマイシンによる聴力障害(2004年12月)、アミノグリコシド系薬剤による聴力障害(2005年6月)、ピボキシル基を持つ抗生物質の副作用のまとめ(2007年7月)、バルプロ酸ナトリウムとカルバペネム系抗生物質との相互作用(2007年7月)、セフトリアキソンによる血小板減少(2009年8月)などがあります。
感染症の治療薬として抗生物質と抗菌薬という言葉があります。 この二つは似ているようで違います。 抗生物質とは、病原微生物を殺す作用をもつ薬の中でも「微生物が作った化学物質」を指します。

1.抗生物質による薬疹に注意
抗生物質による副作用で最も多く集積されている副作用が薬疹です。2015年のデータで言うと、副作用全体の58%を占めています。ひとくちに薬疹と言っても、身体の一部に出るものから、全身発疹まで多岐に渡っています。
抗生物質自体が(一般的に)投与日数が長いものではありませんが、薬疹の発生に関しては、1日目~7日目の発生が多い状況です。投与後すぐに発現するイメージがありますが、数日後からの場合も多いため、注意が必要です。
(重篤な発疹の1例)アモキシシリン水和物・クラブラン酸カリウム(入院患者、内服薬)
服用6日後 夕刻から皮疹発症。被疑薬中止。プレドニゾロン注40mg投与開始。
中止2日後 皮疹軽快せず、プレドニゾロン注60mgに増量。多型紅斑と思われる薬疹。
中止9日後 プレドニゾロン注40mg/日を継続したまま。皮疹は改善してきている。
中止12日後 皮疹消失。
上記は、内服薬で全身に発疹が発症した症例です。治療薬を使っても、皮疹消失まで12日間も掛かっています。抗生物質の注射は、以前は投与前に皮内テストを行なってアレルギーが無いことを確認してから投与することになっていました。しかし、皮内テストの有用性が疑問視され、現在は廃止されていますが、依然としてアレルギー反応が多いことは間違いありません。
また、近年ではヘリコバクターピロリ除菌療法(抗生剤2剤併用)での副作用発現もかなり多く報告されています。
(症例)クラリスロマイシン・アモキシシリン併用
服用3日後 顔から発疹が広がり、徐々に全身に広がる。
服用7日後 処方分は飲み切る。
服用中止2週間後 赤みは徐々に薄くなり、約2週間で消失。
このようなケースでは、どちらの抗生物質が原因なのか掴みにくく、その後にどの薬剤を飲まないほうが良い(禁忌薬剤)のかの判断が難しくなります。
2.自覚症状だけではわからない場合が多い薬剤性肝機能障害
薬剤性肝機能障害と言う副作用も多数報告されています。この副作用の場合、自覚症状は乏しく、血液検査を行なう事によって分かる場合が殆どです。強い疲労感や、普段と違った症状がある場合には医師に相談をする必要があると思われます。
(症例)セフトリアキソンナトリウム(注射剤)
投与開始日 尿路感染症にてセフトリアキソンナトリウムの投与を開始。
投与3日目 CRP(炎症反応の値)は低下したが、薬剤性肝機能障害発現(AST135/ALT192)投与を中止した。
中止7日後 薬剤性肝機能障害は改善した。
このように、自覚症状はありませんが、多くは検査値で見つかる副作用です。投与を継続すると、薬剤性肝機能障害が重篤化する場合があります。内服薬でも発現する可能性があるので、注意が必要です。
3.腸内細菌叢のバランスが変化することによる下痢の副作用
抗生物質は、細菌を殺す作用があるお薬であるため、腸内の有用微生物群も同様に抑えられてしまいます。そのため、下痢という副作用が起きる可能性が高いと言えます。(便秘の場合もあるが、下痢の可能性の方が高い)この副作用を防ぐために、抗生物質耐性の乳酸菌または酪酸菌などの製剤が投与される場合があります。しかし、その場合でも下痢が起こる可能性がありますし、重い下痢が起きた場合には抗生物質の投与を中止する必要があります。下痢が生じた場合には、下記のような重篤な「偽膜性大腸炎」を起こす可能性があるからです。
●副作用モニター情報〈210〉 偽膜性大腸炎に注意
偽膜性大腸炎は、抗生物質で他の菌が死滅し、結腸周辺で増殖したクロストリジウムディフィシル菌(CD・通称ディフィシル菌)が毒素を出し、びらんなどが生じて起こります。抗生物質の連続投与7日程度で生じるとされ、CLDM[クリンダマイシン, リンコマイシン系]かABPC[アンピシリン, ペニシリン系]の投与で15~28%に下痢を発症、1~3%で菌を確認した報告も。日本での健常成人のクロストリジウムディフィシル菌の保菌率は平均7.6%(4.2~15.3%)です。
欧米ではこの菌は院内感染下痢症の重要な原因菌であり、入院患者の約10%が感染した、という報告もあります。同時多発感染の防止には排泄物などの管理に注意が必要です。
当モニターには、やむをえず連続投与した事例で報告がありました。抗生剤投与には定期的なチェックや、必要に応じた調査・監視が求められます。事例を紹介します。
(症例1)糖尿病による壊疽の57歳男性。
1~2日目…CLDM600mg回/日、3~10日目に2回/日。CEZ1gを1~2日目に1回/日、3~4日目に2回/日。5日目PIPC1g2回/ 日、6~11日目にPIPC2gを2回/日。9日目で下痢発症、10日目便培養。12日目にCDプラス、抗生剤を中止したが改善せず。16日目から4日間、バンコマイシン内服1g/日を投与し改善。
(症例2)発熱の85歳男性。CLDM600mg2回/日・ABPC2g2回/日を開始。3日目に減量しCLDM300mg2回/日・ ABPC1g2回/日へ。5日目中止。2週間後に発熱、ABPC2g2回/日投与開始。4日目下痢、便培養CDプラスのためバンコマイシン0.5g4回/日で内服開始。5日後CDマイナスに。
(民医連新聞 第1342号 2004年10月18日)
4.ピボキシル基を持つ抗生物質による副作用
第3世代セフェム系抗生物質に、ピボキシル基を持つ抗生物質があります。(先発品:フロモックス、メイアクト、トミロン、オラペネム、メリシンなど)これらの抗生物質は、2012年にPMDAより「小児(特に乳幼児)への投与においては、血中カルニチンの低下に伴う低血糖症状(意識レベル低下、痙攣等)に注意してください」との警鐘が出されています。この副作用は小児(1~5歳)の方に多いと報告されていますので、注目されています。しかし、この系統の薬剤は、年間600万人に処方されていると言われ、副作用は低カルニチン血症だけではありません。民医連の副作用モニターでは、以下のような報告がありました。一般的な抗生物質としての注意も必要です。
●副作用モニター情報〈272〉 ピボキシル基を持つ抗生物質の副作用のまとめ
メイアクト、フロモックス、トミロンは、ピボキシル基を持つ内服用抗生物質製剤です。ピボキシル基は生体内で代謝される過程でホルムアルデヒドを産生します。
建築用材などから空気中に放出されたホルムアルデヒドは、シックハウス症候群やアレルギー性皮膚炎、気管支喘息の原因ともいわれています。内服薬から体内で発生した場合、人体に影響を与えないのか気になるところです。
2006年度に副作用モニターに寄せられたピボキシル基を持つ薬剤の副作用報告は22件。発疹が10件(フロモックス細粒3件、メイアクト小児用2件)と多数を占めました。ほか、下痢が3件、肝障害が3件、吐き気が2件、その他4件でした。小児に多い傾向が見られます。
典型的な症例では、AMPC細粒[アモキシシリン, ペニシリン系]を4日間服用後、メイアクト小児用細粒に変更したその日に発疹が出現。翌日にAMPC細粒に変更したところ、その翌日に発疹の消失が確認されました。不思議なことに、ほかの症例でも中止後1~2日と速やかに発疹などの症状が治癒しているのが特徴です。
この症例ではβラクタム同士の交差反応とは考えにくく、ホルムアルデヒドに暴露している間にだけ起こる炎症反応という解釈が自然なようです。
概して抗生物質製剤によるアレルギーは多く観察されます。最もアレルギーの多い抗生物質としてはセファクロルが知られています。最近、ピボキシル基を持つ薬剤の副作用も目立つ印象があります。各施設での注意深い観察が望まれます。
(民医連新聞 第1408号 2007年7月16日)
5.その他、注目される副作用情報が下記のようにまとめられています。
●副作用モニター情報〈214〉 バンコマイシンによる聴力障害
バンコマイシンの副作用が報告されました。
(症例)86歳女性…他の抗生物質製剤を投与したが、発熱・WBCが改善せず、MRSAを疑い、バンコマイシン0.5g×2を5日間、その後0.5g×4で14日間投与。投与15日目に聴力障害を認め、副作用を疑い投与中止。が、難聴は1週間後も改善せず。
ペプチド系・アミノグリコシド系抗生剤の投与上の注意には「難聴」が繰り返し記載されています。非可逆的な障害になることがあり、要注意です。また、適応患者の選択(小児・高齢者・腎機能障害患者)血中濃度のモニタリングも重要です。
バンコマイシンの血中濃度で望ましいのは、最高25~40μg/ml、最低(谷間値・次回投与直前値)は10μg/mlを超えることです。点滴終了後 1~2時間の血中濃度が60~80μg/ml以上、最低血中濃度30μg/ml以上が続くと、聴覚障害や腎障害など副作用の恐れがあります。
これら副作用の発現と血中濃度の相関性が高いため、投与量を増やす際、血中濃度の最高値と最低値を確認すれば、防止策がとれます。また、高齢者のバンコマイシンの半減期は、成人の3倍以上。1日の投与量が同じなら、投与間隔をあけて最低血中濃度を下げることが必要です。
最近は投与量のモノグラムやTDMソフトなどもインターネット上で入手できます。クレアチニン値・体重などから血中濃度の推測も可能。これらを投与計画に役立て、副作用防止につとめましょう。
(民医連新聞 第1346号 2004年12月20日、一部改変)
●副作用モニター情報〈199〉 抗生物質による急性腎不全
ミドシン注射液(リン酸クリンダマイシン)による急性腎不全疑い例1件の報告がありました。
75歳の女性に、肺炎治療のため600㎎/日を投与。投与開始直後からBUN、クレアチニン値の上昇がみられ、4日目には血清カリウム値7.0と高値を示しました。ただちに投与を中止し、ラシックスで利尿を確保、翌日までカリウム値の上昇が見られましたが、その後 速やかに腎機能は回復しています。
リンコマイシン系の本薬は、抗生物質の中では腎毒性の低いものとして知られています。しかしメーカーには死亡例を含む急性腎不全疑い例6例が報告されており、ハイリスク患者に対しては、腎障害への注意が必要です。本例も脳梗塞後遺症と糖尿病の既往があることに加え、投与前のBUNもやや高値を示していました。
薬剤性腎障害では「中毒性(非アレルギー性)」が最も多く見られ、そのうち抗生物質による腎毒性の典型的な臨床症状は急性腎不全です。抗生物質による腎障害を防ぐためには、脱水症状に陥らないようにして、また十分な利尿を心がけること、大量投与を避け、投与量の調節で最小有効濃度を維持すること。またカリウムなど電解質のモニタリングや尿検査によって、腎障害の徴候を見逃さないなどの注意が必要です。
(民医連新聞 第1329号 2004年4月5日)
●副作用モニター情報〈224〉 アミノグリコシド系薬剤の難聴の副作用について
【症例】肺非定型抗酸菌症のため70歳代女性に硫酸カナマイシン1gを週3回、半年間投与。耳が聞こえにくくなった、注射部位が硬結した、という訴えがありました。
アミノグリコシド系薬剤の第8脳神経(内耳神経)障害は有名な副作用です。
被疑薬である硫酸カナマイシン注では、副作用発現のリスク要因の高い高齢者(60歳以上)・腎機能低下した患者への投与量は1回0.5~0.75gとするよう記載されています。高齢者への投与量は個別性があるため、ともすれば成人量投与で医療がされやすいので注意が必要です。
産科・小児科などを除いた病棟では、高齢者が多く、そのリスクを抱えています。
たとえば、塩酸バンコマイシン・ループ利尿剤・白金含有抗がん剤等も、高齢者には副作用が増える可能性があり、注意が必要です。
医薬品の供給と調剤という薬剤師の仕事のうち、調剤の概念は処方監査と医薬品の調整に留まらず服薬指導へと拡大し、さらに医薬品の適正使用推進と医薬品を 使用した患者の安全管理(副作用・相互作用回避)へと発展してきています。投与量や投与間隔、医薬品の選択などに薬剤師がかかわれるシステムも必要です。
(民医連新聞 第1357号 2005年6月6日)
●副作用モニター情報〈316〉 ロセフィン®静注用(セフトリアキソンナトリウム)による血小板減少症
ロセフィン®は広域スペクトルを有する第3世代のセファロスポリン系抗生物質で、1日1回投与が認められているため、外来も含め使用機会が増えていると思われます。2007年11月には小児への1日1回投与も可能になりました。
2008年度の当副作用モニターには、発赤・発疹、掻痒感、薬疹、薬剤熱、喘息様症状・喉頭浮腫の過敏反応を生じた9例が報告されました。また、咳(喉の違和感)、薬剤性肺障害が各1例、血液障害では血小板減少症が1例、報告されています。
【血小板減少症を生じた症例】
90歳代女性。肺炎、腎盂腎炎の診断で入院。ロセフィン(R)1日4gを開始。10日目に採血後の出血が止まらず、血液精査で血小板が0.1万/μlまで 低下しており、同薬を疑って中止。止血剤などで治療したが回復せず、中止3日目に濃厚血小板10単位を投与。中止4日目の血小板は2.6万/μlに、中止7日目の血小板は21.0万/μlに回復した。
血小板機能異常は、広域スペクトルのβ-ラクタムでもみられます。また、非置換性N-メチルチオテトラゾール(NMTT)側鎖をもつセファロスポリン(セフォペラゾン・セフメタゾール等)は血小板機能を変化させることがわかっています。NMTT[N-methylthiotetrazole]側鎖と構造が似たN-メチルチオトリアゾン環を有する薬剤 (ロセフィン®)は、用量依存性にビタミンK依存性凝固因子を阻害することが知られています。
これらの薬剤を投与する際は、血液障害に対する観察が必要です。出血の危険のある患者では、止血系(プロトロンビン時間、出血時間)のチェックが不可欠です。
上記の症例では黒色の吐物がみられ、消化管出血が疑われました。90歳代の高齢者に1日4gの投与では、腎機能障害への注意も必要だったと思われます。
(民医連新聞 第1458号 2009年8月17日)
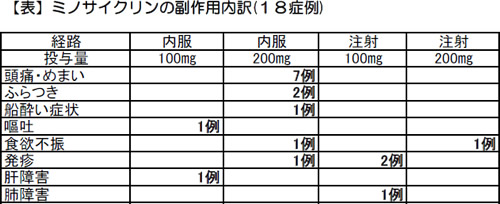
●副作用モニター情報〈312〉 ミノサイクリンの副作用は投与量に注意
ミノサイクリンの副作用では、脳圧上昇による頭痛や前庭毒性[聴器毒]によるめまい・運動失調・悪心・嘔吐、肝機能障害がよく知られています。
2008年度に民医連副作用モニターに寄せられた同剤の副作用は、内服薬と注射薬を併せて18症例でした。内訳は下の表の通りです。
ほとんどの症例が前庭毒性による副作用と推察できます。また、投与量が1日200mgの報告が多数を占めることも特徴です。抗生物質治療が見直され、 200mg/日の投与が増えているか、マクロライド耐性マイコプラズマが登場し、外来通院患者の肺炎の治療では、マクロライドよりミノサイクリンが多用されているためかもしれません。
前庭毒性は、投与を中止すれば速やかに回復しますが、非常に不快な症状です。200mgを処方する際にはあらかじめ副作用を説明し、治療を成功に導くよう工夫が求められます。また、ミノサイクリン開始後に頭痛薬が処方されているケースでは、副作用を疑ってみましょう。
余談ですが、筆者は「親知らず」抜歯後、血餅が剥がれ感染を起こし、ペリオフィール歯科用軟膏2%®(ミノサイクリンとして10mg)を残孔に充填する 治療を受けました。その数分後から2~3日間、圧迫されるような頭痛・めまいが続きました。前庭症状だと思いながら過ごしたものです。
(民医連新聞 第1454号 2009年6月15日)
6.抗生物質の相互作用について
カルバペネム系抗生物質と抗痙攣薬の相互作用に関して、以下のように取り上げました。
●副作用モニター情報〈356〉 バルプロ酸ナトリウムとカルバペネム系抗生物質との相互作用
バルプロ酸ナトリウム(以下、バルプロ酸)は、各種てんかん、精神神経系疾患の治療薬として有効性が認められていますが、重要な相互作用が報告されており、使用にあたっては十分な注意が必要です。
バルプロ酸とカルバペネム系抗生物質(パニペネム、メロペネム、イミペネム、ビアペネム、ドリペネム、テビペネム)との併用は禁忌です。
バルプロ酸とカルバペネム系抗生物質との相互作用の機序は明らかではありませんが、血漿タンパク結合率の競合やカルバペネム系抗生物質により、肝臓でのバルプロ酸のグルクロン酸抱合代謝が亢進するなどの報告があります。
バルプロ酸の有効血中濃度は、40~120μg/mLです。カルバペネム系抗生物質の併用で血中濃度が大幅に低下し、けいれんが再発した症例が報告されています。
バルプロ酸とカルバペネム系抗生物質を併用したことでけいれん発作を誘発した症例を、抜粋し示します(表)。併用前の血中濃度は症例1・2が不明、3は63μg/mLでした。いずれも薬剤師から医師へ問い合わせを行っていますが、感染症治療を優先させるために併用されました。

カルバペネム系抗生物質との併用時にバルプロ酸の血中濃度をコントロールすることは、非常に困難と考えられます。今回の報告でもバルプロ酸の増量で血中濃度が上がらない例がありました。優先する治療を考慮し、併用薬を変更することが必要と考えます。
(民医連新聞 第1505号 2011年8月1日)
■画像提供 山梨民医連
http://www.yamanashi-min.jp/2016_yakuzaishi-bosyu/HTML5/pc.html#/page/1
■副作用モニター情報履歴一覧
http://www.min-iren.gr.jp/ikei-gakusei/yakugaku/zy1/k02_fukusayou/
■「いつでも元気」くすりの話し一覧
http://www.min-iren.gr.jp/?cat=26
■薬学生の部屋
https://www.min-iren.gr.jp/ikei-gakusei/yakugaku/index.html
**【薬の副作用から見える医療課題】**
全日本民医連では、加盟する約650の医療機関や352の保険薬局からのデータ提供等を背景に、医薬品の副作用モニターや新薬評価を行い、およそ40年前から「民医連新聞」紙上(毎月2回)などで内外に情報発信を行っております。
<【薬の副作用から見える医療課題】掲載済み>
*タイトルをクリックすると記事に飛びます
1.民医連の副作用モニターとは~患者に二度と同じ副作用を起こさないために~
2.アルツハイマー治療薬の注意すべき副作用
3.味覚異常・聴覚異常に注意すべき薬剤
4.睡眠剤の注意すべき副作用
5.抗けいれん薬の注意すべき副作用
6.非ステロイド鎮痛消炎剤の注意すべき副作用
7.疼痛管理に使用する薬剤の注意点
8.抗パーキンソン薬の副作用
9.抗精神薬などの注意すべき副作用
10.抗うつ薬の注意すべき副作用
11.コリン作動性薬剤(副交感神経興奮薬)の副作用
12.点眼剤の副作用
13.消化器系薬剤の様々な副作用
14.ジゴキシン(強心剤)の注意すべき副作用
15.抗不整脈薬の副作用
16.降圧剤の副作用の注意点
17.トリプタン系薬剤(片頭痛治療薬)の副作用について
18.脂質異常症治療薬の副作用について
19.喘息及び慢性閉塞性肺疾患治療薬の副作用
20.潰瘍性大腸炎治療薬の副作用
21.抗甲状腺ホルモン剤チアマゾールによる顆粒球減少症の重症例
22.過活動膀胱治療薬の副作用
23.産婦人科用剤の副作用
24.輸液の副作用
25.鉄剤の注意すべき副作用
26.ヘパリン起因性血小板減少症
27.高尿酸血症治療薬の注意すべき副作用
28.糖尿病用薬剤の副作用 その1
29.糖尿病用薬剤の副作用 その2
30.糖尿病用薬剤の副作用 その3
31.抗リウマチ薬「DMARDs」の副作用
32. ATP注の注意すべき副作用
33. 抗がん剤の副作用
34. アナフィラキシーと薬剤
35.重篤な皮膚症状を引き起こす薬剤
36.投注射部位の炎症等を引き起こす医薬品について
37.間質性肺炎を引き起こす薬剤(漢方薬を除く)
38.漢方薬の副作用
■掲載過去履歴一覧
https://www.min-iren.gr.jp/?cat=28




