【新連載】13.消化器系薬剤による様々な副作用
【最終更新日:2024年10月2日】
プロトンポンプ阻害薬(PPI)「ランソプラゾール(タケプロンなど)」、H2ブロッカー「ファモチジン(ガスター錠)、ラニチジン(ザンタック錠など)(販売中止)」、カリウムイオン競合型アシッドブロッカー(P-CAB)「ボノプラザン(タケキャブ®錠)」、メトクロプラミド(プリンペラン錠など)、塩酸ラモセトロン(イリボー錠など)、ミソプロストール(サイトテック錠など)、スルピリド(ドグマチールなど)、ピコスルファートナトリウム水和物(ラキソベロンなど)、酸化マグネシウム、パンシロンG・太田胃酸・新キャベジンコーワSなど
消化器系薬剤でも様々な副作用が報告されています。薬効群毎に紹介します。
まずは、現在非常によく使われている薬剤であるプロトンポンプ阻害薬(PPI)です。この系統の薬剤は、胃酸分泌抑制作用が非常に強く、胃・十二指腸潰瘍や逆流性食道炎によく使われています。
胃酸を強く抑制することで、疾患改善を行ないますが、その結果、腸内細菌叢のバランスが変わり、下痢や腸炎などの副作用を起こすことが知られてきています。
ドーパミンに関する症例で、レストレスレッグス症候群の報告があったので[副作用モニター情報〈554〉]追加した。2022年1月28日改訂
★ランソプラゾール(先発品:タケプロンⓇ)による腸炎(下痢)
 【症例】80代後半女性、逆流性食道炎。併用薬:アムロジピン、リーゼ、ブロプレス、バファリン、ポラキス、ブレシン(ジクロフェナクナトリウム)、ムコスタ、ベネット。以前より便秘と下痢を繰り返していた。食道違和感があり、ランソプラゾールOD錠30mg開始。1カ月半後も便秘と下痢を繰り返すため、コロネル、ビオフェルミン錠処方されたが、下痢が続くようになった。2カ月半後、1日に7~8回もトイレに行く状態のため、リン酸ジヒドロコデイン散3g(分3)を定期処方に追加。それでも下痢が続くため、ランソプラゾールOD錠の副作用を疑い中止。
【症例】80代後半女性、逆流性食道炎。併用薬:アムロジピン、リーゼ、ブロプレス、バファリン、ポラキス、ブレシン(ジクロフェナクナトリウム)、ムコスタ、ベネット。以前より便秘と下痢を繰り返していた。食道違和感があり、ランソプラゾールOD錠30mg開始。1カ月半後も便秘と下痢を繰り返すため、コロネル、ビオフェルミン錠処方されたが、下痢が続くようになった。2カ月半後、1日に7~8回もトイレに行く状態のため、リン酸ジヒドロコデイン散3g(分3)を定期処方に追加。それでも下痢が続くため、ランソプラゾールOD錠の副作用を疑い中止。
3カ月後、大腸内視鏡検査と生検を行い、病理検査でコラーゲンバンドが確認されたため、ランソプラゾールOD錠による薬剤性腸炎と診断した。3カ月半後、プレドニン錠15mg開始。ランソプラゾールOD錠の代わりにオメプラゾール錠20mgを処方したが、服用2~3日で下痢が起きた。逆流症状(口の苦味、胸焼け)があるためラニジチン錠150mg2錠(分2)へ変更。その後、下痢は改善し、プレドニン錠は漸減している。
ランソプラゾールによる下痢の副作用の仕組み
薬剤性腸炎の1つに「collagenous colitis「CC」」があります。慢性的な水様性下痢を主症状とし、内視鏡検査では肉眼的に大腸粘膜の異常は見られないが、病理組織学的には大腸粘膜下に特徴的なコラーゲンバンドの肥厚を認めます。発症の原因は、いまだ解明されておらず不明です。しかし、薬剤の関与が報告されており、非ステロイド系消炎鎮痛剤(NSAIDs)、PPI、H2ブロッカー、カルバマゼピン、利尿剤などがあげられています。
下痢症状が続く患者がいた場合、薬剤性腸炎も疑ってみる必要があります。
ランソプラゾールによるCCは、薬剤開始1~2カ月後に発現すると言われています。病理学的に異常所見を認める大腸炎の報告があったため、2007年2月、ランソプラゾール錠・ランソプラゾールカプセルなどでは添付文書に追記されました。
2008年から2009年の1年間の同剤による副作用報告41件のうち、半数が消化器症状で、下痢・軟便が16件、内視鏡検査により「コラーゲン層形成大腸炎 (collagenous colitis)」が確定された症例も1件ありました。多くは逆流性食道炎に対する処方でした。
プロトンポンプ阻害薬全体に於ける下痢、腸炎の副作用について
今回とりあげたランソプラゾールのほか、アスピリン、NSAIDs、チクロピジンなどの服用あるいは併用による、水様性下痢が主症状の「コラーゲン層形 成大腸炎」がよく知られるようになりました。基本的な定義は、大腸内視鏡検査と生検により、大腸粘膜上皮直下に10μm以上のコラーゲン・バンドが認められるものとされています。
ほかにも、ラベプラゾール(商品名:パリエット)以外のPPIは添付文書に同様の症状について記載がありますが(頻度不明)、報告が多いのはやはりランソプラゾールのようです。
PPIの薬物代謝酵素であるCYP2C19やCYP3A4の関わりが疑われています。発生機序について解明はされていませんが、PPIが大腸粘膜に存在するプロトンポンプに作用することで、免疫反応に影響しているとの説があります。高齢女性で多いとの報告があり、当モニターでの下痢は男性6例、女性10例 でした。
いずれの症例も、薬剤中止や他のPPIへの変更などで改善されており、軽微な副作用ではありますが、慢性的な下痢症状については注意が必要です。
今回、報告はありませんでしたが、PPI服用による消化管pH上昇による腸内細菌叢の乱れが関与しているとされる、「Clostridium difficile関連下痢症(CDAD)」については、2012年に添付文書「その他の注意」に追加記載されています。
副作用モニター情報〈554〉 エソメプラゾール(ネキシウム®)による低マグネシウム血症
症例)80代男性
開始1年6カ月前:Mg1.86mg/dl(基準値:1.8~2.6mg/dl)、カリウム(K)3.5mEq/L(基準値:3.5~5.0mEq/L)
開始日:上部消化管内視鏡検査で胃潰瘍、びらん性胃炎を指摘され、エソメプラゾール20mg開始(H2ブロッカーから切り替え)、K3.7mEq/L
9カ月後:Mg1.69mg/dl、K3.1mEq/L
2年6カ月後:Mg1.69mg/dl、K3.0mEq/L、内服カリウム製剤開始
3年46日後:K2.9mEq/L、内服カリウム製剤開始後も低K血症遷延(下痢なし、食事摂取十分)、エソメプラゾール長期服用による低Mg血症に伴う二次性低K血症の可能性あり、Mg値測定→Mg1.43mg/dlと低下あり、エソメプラゾール中止
中止8日後:Mg1.61mg/dl、K3.3mEq/L
中止23日後:Mg1.86mg/dl、K3.6mEq/L
中止49日後:K3.9mEq/L
PPIによる低Mg血症は、2006年に初めて報告され、2011年に米国FDA(アメリカ食品医薬品局)から「長期のPPI使用は低Mg血症を誘発する可能性がある」と注意喚起されました。PPIの使用と低Mg血症発現リスクとの関連を評価した9つの観察研究のプール解析において、相対リスクは1.43倍(95%信頼区間:1.08-1.88)、という報告があります。作用はクラスエフェクト(薬効群に共通する効果)とされており、いずれのPPIでも発症する可能性があります。多くは長期の使用(1年以上)で発症し、可逆的で薬剤中止後にMg値は速やかに改善するとされています。本症例もエソメプラゾールを3年以上の長期使用で、かつ中止後すみやかにMg値の改善を認めています。
発生機序は明確ではないものの、PPIの使用により腸管内pHが上昇し、腸管内でのMg吸収をつかさどるTRPM(transient receptor potential)6チャネルを介したMg吸収の低下が示唆されています。
低Mg血症の臨床症状は、食欲不振、悪心、嘔吐(おうと)、傾眠、手足のこわばりなどさまざまです。さらに、多様な機序を介して、二次的に低カルシウム(Ca)血症や低K血症をきたすとされています。
PPI長期服用者で、原因不明の上記症状や低Ca血症、低K血症を認めた場合はまれではあるものの、PPIによる低Mg血症を疑い、Mg値の測定を検討しましょう。
(民医連新聞 第1782号 2023年5月1日)
★ヘリコバクターピロリ除菌におけるランソプラゾールによる副作用のまとめ
プロトンポンプ阻害薬はヘリコバクターピロリ除菌療法にも用いられます。除菌療法に用いられる薬剤のうち、ランソプラゾールについて、2014年度の1年間に報告された副作用を横断的に見てみました。
報告症例数は32例。除菌療法後の薬疹が12件、除菌療法中では、薬疹・アナフィラキシーが8件、口の中の症状(口内炎・舌炎・違和感・味覚異常・荒れ・痛みなど)が3件(除菌療法後の薬疹1件と重複)でした。除菌療法以外の場面では、以下10例の報告がありました。
症例1)開始当日から倦怠感、中止後1日で回復
症例2)先発品のタケプロンからランソプラゾ―ルOD錠「DK」に変更したところ、服用30分後に顔面紅潮・息苦しさ・前胸部から腋下にかけての痒みが出現
症例3)開始後2日目に全身に大きめの発疹。翌日中止して改善
症例4)開始後3日目から多形紅斑が出始め、全身に広がった。中止後3週間で回復
症例5)ロキソプロフェンと併用で開始後6日目から体に発疹と痒み。中止後7日で回復
症例6)長期服用中。トラニラストの追加後12日目に四肢背部に紅斑等出現、LST(リンパ球刺激試験)陽性
症例7)開始後5日目に口内炎と舌炎を発症。中止後2~3日で回復
症例8)開始後5日目にクロピドグレルを追加、7日目に白血球が1640個/μLまで減少。両薬剤中止後1週間で3000個/μL以上に回復
症例9)開始後5カ月半で下痢と発疹。下痢は約2週間で改善。コラーゲンバンドを疑う
症例10)発現期間不明の乳首の痛み。中止後3カ月で回復

アレルギー関連症状が除菌療法中も含めて13件(すべて服用開始後3日以内に発症)、口の中の症状が4件(すべて服用開始後5~6日目に発症)、という副作用の傾向が見えてきました。当モニターでは、オメプラゾールもラベプラゾールと同様の傾向でした。
(プロトンポンプ阻害薬副作用全体を通して)
民医連副作用モニターで、2011年から2015年の5年間統計を取ったところ、PPI全体で119件の副作用が報告され、そのうち、発疹(全身発疹、アナフィラキシーを含む)が42例、次に下痢が31例と、2つの副作用で過半数を超えていました。それ以外には、白血球減少5例、肝障害、便秘(いずれも4例)などが続き、嘔気や口内炎や腹痛など消化器症状、女性化乳房や乳汁分泌などの稀な副作用、重大な副作用としては間質性肺炎、褐色尿(横紋筋融解症の手前か)、意識障害などが報告されました。処方数が増えるにつれ、新たな副作用が見つかっているのが現状です。(2016年1月追加)
★H2ブロッカーと呼ばれる、現在は市販されている薬剤(ガスター錠、ザンタック錠など)でも副作用が報告されています。
(1)副作用モニター情報〈416〉 ファモチジン注射液の血球減少副作用事例
ファモチジン注射液による血液障害に関して、当モニター275回(2007年9月17日付)で注意喚起事例(白血球減少症)として報告をしています。今回の事例は、血小板減少です。
症例1)80代女性、体重47kg。急性腸炎、ショック状態で入院となり、敗血症、DICで血小板2.7万/まで低下。血小板20.9万/まで回復し、DIC改善。その後、下痢、腹痛、胃炎の診断にてオメプラゾール注開始とな る。その後、ファモチジン注20mg×2へ変更。血小板18.5万/ 。ファモチジン注開始後21日目 血小板1万まで低下し、血小板輸血、薬剤性の血小板減少の疑いにて中止。さらに血小板輸血を行い、中止後27日目に血小板5.7万/ まで徐々に回復した。
症例2)80代女性、体重29kg。消化性潰瘍疑いで、経口投与困難のため、ファモチジン注射液20mg(1日1回)の投与を開始。その時は白血球6400。開始2カ月で白血球が1300まで減少。ファモチジン注射液による副作用を疑い中止。徐々に白血球は増加し、中止4日後には6800まで回復した。
ファモチジンを含むヒスタミンH2受容体拮抗剤は、胃炎や胃・十二指腸潰瘍等の疾患に多数使用されています。さらに、1997年9月からスイッチOTCとして販売可能になり、広く一般的に汎用されています。
血液障害は0.1~0.2%の発生頻度ですが、無顆粒球症や再生不良性貧血などの重篤な血液障害を発現し、死亡例も報告されています。
血液障害の発生機序に関しては、造血幹細胞にあるH2受容体が阻害されるためと考えられていますが、未だ明確になっていません。また、投与経路により、 排泄の場所も肝もしくは腎と変わってきます。ファモチジン静注は経口と異なり、ほとんどが腎から排泄されるため、腎障害患者や特に腎機能が低下している高齢者などへの投与には過量投与にならないよう、投与量や投与期間に注意を払う必要があります。
投与に際しては、血液障害は1カ月以内に起こりやすく、定期的な血液検査を行うとともに、発熱、喉の痛み、悪寒、皮膚に紫斑ができる、出血しやすいなど初期症状をモニターすることも大切です。
(民医連新聞 第1573号 2014年6月2日及び第1412号 2007年9月17日)
副作用モニター情報〈584〉 ボノプラザンによる腹部膨満感・放屁
ボノプラザン(タケキャブ®)は、2015年に販売が開始された新規胃酸分泌抑制薬(カリウムイオン競合型アシッドブロッカー(P-CAB))です。従来の胃酸分泌抑制薬のプロトンポンプ阻害薬(PPI)に比べ、酸分泌抑制作用が速く、強力で、かつ効果持続時間が長いことが特徴です。
症例)70代女性
併用薬:アスピリン錠100mg
ランソプラゾールOD錠15mgが処方されていたが、薬の供給が困難となり、ボノプラザン錠10mgへ変更。処方変更約2カ月後、「薬を変更してからお腹の張りやおなら(放屁)がよく出るようになったので、一旦自己判断で中止した。その後、再開すると同様の症状が出た」と訴えあり。ボノプラザンによる副作用が疑われたため、ボノプラザン→レバミピドへ変更となった。その後はお腹の張りやおならを認めなかった。
本症例の腹部膨満感・放屁の発現機序については明確ではありません。しかし、ランソプラゾールからボノプラザンへ変更となり、より胃酸分泌が抑制されたことで消化酵素セクレチンの分泌が低下し、結果として消化吸収がさらに低下した可能性があります。
なお、一般的に短期間で終了する治療に用いる場合には、ボノプラザンの胃酸分泌抑制作用が強力であることに起因する副作用は臨床上大きな問題にはならないとされています。一方、長期の胃酸分泌抑制治療に用いる場合、PPIの長期投薬で懸念されていた、鉄やカルシウムなどの消化吸収障害、腸管感染症のリスク増加、高ガストリン血症に伴うカルチノイド腫瘍の発生リスクなど、不明点も残っています。特に、本症例のように、消化吸収能が低下した高齢者では強力な胃酸分泌抑制作用が大きく影響し、副作用が発症する可能性があるため注意が必要です。
長期の使用に関しては、販売開始後20年以上が経過し、ボノプラザンよりも臨床データが豊富なPPIを使用するなど、治療対象疾患に応じた使い分けが必要かもしれません。
(民医連新聞 第1771号 2022年11月7日)
★吐き気止めでよく使われるメトクロプラミドで錐体外路症状の副作用が報告されています。
メトクロプラミド(プリンペラン)による錐体外路症状に注意
メトクロプラミドは、胃腸の働きを良くする薬剤で、吐き気や嘔吐、食欲不振などに用います。当モニターには、2011年~2013年の3年間で36例の副作用が報告されており、精神・神経系の副作用が多く見られます。
メトクロプラミドの添付文書には「小児では錐体外路症状(ふるえ、こわばり、つっぱりなどの運動症状)が発現しやすいため、過量投与にならないよう注意 する。特に脱水状態、発熱時等には注意する」「高齢者では腎機能が低下していることが多く、高い血中濃度が持続するおそれがある」と注意喚起があります。 重大な副作用では、長期投与による遅発性ジスキネジアの警告がされています。
症例)10歳 女児。47kg
朝、腹痛、嘔吐あり。近医受診し、プリンペラン錠Ⓡ30mg/日分3で処方された。夕方38℃の発熱あるも1日以内に解熱。2日後の夕方頭痛あり。 舌が口の中で丸まっているのを祖母が発見し、手で3回ほど直す。その3時間後、顔が右側に曲がっているのを祖父が気づく。フラフラと揺れる感じで右側に 回っていた為、救急外来受診。外来では、左側にひっぱられる、左側へ回ってしまう、うろうろと落ちつかないなどの症状。髄膜炎、てんかんではなかった。プ リンペラン錠Ⓡの副作用を疑い内服中止。翌日、小児科を受診している間に症状は消失した。
症例)7~12歳、男児
インフルエンザ罹患後、1週間が経過していたが胃部不快感あり、点滴とメトクロプラミド10mg静注。点滴終了後、眼球上方偏位、四肢の緊張が出現。
症例)13~15歳、女児
感冒で発熱。解熱したが吐き気あり、メトクロプラミド1日30mg処方(体重44kg)。投与開始の夜から頸部痛、右肩痛、吐き気、ふらつきあり。翌日 には仰臥位で頸部が右に回旋、眼球が右に。共同偏位を頻回に認め、座位では反り返りと頸部が右に回旋する症状が出現。
症例)70~74歳、女性
「吐き気ではないが気持ちが悪い」との訴えに対し、メトクロプラミド1日15mgを6カ月間にわたり定期服用。歩きにくさが強くなり、布団で転んだとの訴えあり。表情は悪くはないが、パーキンソン症候が出現。
錐体外路症状の発現頻度は不明ですが、特に筋緊張の異常反応は、小児では投与開始すぐに起こりやすく、通常 0.5mg/kg以上で起こると言われています。パーキンソン様症状や遅発性ジスキネジアは、長期間服用した高齢者(特に高齢女性)に多くみられ、いずれ も報告症例と一致しています。
急性の錐体外路症状は中止後24時間以内に消失しますが、長期服用による運動障害は中止後も持続することがあり、その危険性は服用期間と総蓄積投与量により増加すると考えられています。
小児では過量投与の可能性を考慮し、用量と発熱等の背景に注意すること、高齢者では高い血中濃度が持続することを懸念して長期投与を避けることが重要です。
(民医連新聞 第1579号 2014年9月1日および第1512号 2011年11月21日)
また、ドーパミンに関する症例で、レストレスレッグス症候群の報告もあります[副作用モニター情報〈554〉]。
症例)80歳代女性
吐き気の症状があったためメトクロプラミド1日1錠5mgで服用開始。5か月後、「夜寝るときに足がムズムズする」と訴えあり。主治医によりレストレスレッグス症候群と診断され、1日1錠の服用を頓服へと減量する。その後、足のムズムズの回数は減り、メトクロプラミドの中止とともに症状も無くなった。
メトクロプラミド自体が小児から高齢者まで幅広く使用される薬であることから、長期間の服用や用量設定には常に注意する必要があります。
(民医連新聞 第1738号 2021年6月7日)
★下痢型過敏性腸症候群の薬による副作用の報告です
副作用モニター情報〈334〉塩酸ラモセトロン(先発品:イリボ-錠Ⓡ)=男性の下痢型過敏性腸症候群治療剤)の副作用
塩酸ラモセトロンによる便秘の報告があったので、紹介します。
【症例】50歳代女性。緊張するとたまに下痢をするという訴えで、トリメブチンマレイン酸塩錠を開始したが効果がないため、2週間後に塩酸ラモセトロン5μg/日が追加となった。本剤は女性への適応がないので、疑義照会を行ったが、処方の変更はされなかった。服用3日目から便秘が発現し、3日間続いた。服薬を中止すると排便があった。次の受診時に酸化マグネシウムと併用の指示が出されたが、イリボーを服用すると便秘で苦しくなるため自己中止した。その後便秘はない。併用薬はタケプロン、アロマシン、フォサマックなど。
本剤は、抗がん剤投与時の制吐薬として使用されるセロトニン5‐HT3受容体遮断薬ナゼア®錠と同一成分で、用量を1/20にした製剤です。第III 相試験はプラセボとの比較だけで、既存の薬剤であるポリフル、トランコロン、セレキノンと直接の比較試験はされておらず、下痢型過敏性腸症候群で承認されているのは現在、日本だけです。
また、女性は男性に比べ、空腹時単回投与での血漿中未変化体濃度がCmaxで1.5倍、AUCで1.7倍と高く、副作用発現率が高くなります。また、プラセボに対する有意差が得られなかったため、女性への投与は現在認められていません。(2012年より女性にも承認。投与量は男性の1/2)
アメリカでは、女性の下痢型過敏性腸症候群治療薬として本剤と類似薬の塩酸アロセトロンが発売されましたが、虚血性大腸炎や重篤な便秘が現れ、死亡が数 例報告されたため、一時、自主回収されています。
塩酸ラモセトロン錠は臨床試験、市販直後調査でも抗コリン作用にもとづく硬便、便秘が多く報告されています。これらの症状が認められた場合は休薬し受診するよう 指導が必要です。
(民医連新聞 第1479号 2010年7月5日、2016年1月修文)
★ミソプロストール(サイトテック®錠)による下痢
ミソプロストール:プロスタグランディンE製剤は、非ステロイド性消炎鎮痛剤による潰瘍に対する治療薬ですが、副作用としての下痢が高率に起こります(承認時までの調査では、非ステロイド剤併用で15%)。98年度下期には、モニターに7例の報告がありました。下痢が起こる機序は、プロスタグランディンにより腸管腔へ多量の腸液が貯留するという「エンテロプーリング」が引き起こされるためと言われています。
エンテロプーリングは、プロスタグランディンの血中濃度が上がると起きやすくなるため、下痢の予防としては、急激に血中濃度を上げないことが必要です。食直後の服用や、減量して投与するなどが有効です。また、下痢を起こしやすい薬剤(マグネシウムを含有する製酸剤など)との併用を避けることも大切です。
作用として下痢が起こりやすい薬剤であることを患者へ伝えるとともに、下痢が起きたときは、減量や休薬、吐瀉剤の投与などで対処します。(1999年7月11日)
★スルピリドによる薬剤性パーキンソン症候群・その他の副作用のまとめ
スルピリド(先発品:ドグマチール®)は1970年代に承認・発売された、ベンズアミド系の抗精神病薬です。用量によっていくつかの適応症を持って おり、低用量では、胃・十二指腸潰瘍、うつ病、高用量では、統合失調症に用いられます(ドーパミンD2受容体の阻害作用があります)。2012年の1年間で12例 の副作用報告が当モニターに寄せられました。
幅広い年齢層で使用されていましたが、うつ病とこれに関連した食欲不振への処方がほとんどであり、服用量はすべて1回50mg1日150mgまででした。
精神・神経系の副作用が最も多く、8例です。このうち黒質線条体におけるドーパミンD2受容体阻害作用によると思われる、パーキンソン症候群の報告が6例ありました。症状としては、すり足、振戦、小刻み歩行(歩幅が狭い)、ふらつき、筋強剛などが出現しています。ほとんどが75歳以上の高齢の方でした (本薬剤は腎排泄型であり、特に高齢者への注意は必要と言えます)。
その他、女性化乳房、月経不順、胸の痛み、恐怖感・幻覚など報告がありました。
パーキンソン症候群の発現時期については、服用開始後2カ月後が最短ですが、「不明」の報告症例が多く、長期にわたって服用されている間に、副作用症状 とスルピリドとの関連が見過ごされている例も多いと思われます。薬局の薬剤師から処方医への文書報告によって中止、回復された例もありましたが、一方で服 用開始後3年以上を経過し、中止後に遅発性ジスキネジアを発症し口のモゴモゴが残った例が1例報告されています。
また、開口障害と言う副作用もモニタリングされています。この副作用は、「ここ最近、口が開き難いのでしゃべるのが大変。なんでかしら?」と言う症状から始まっています。ジスキネジアとは違い、動くのでは、口を開くことが難しいと言う症状です。中止後、改善されています。
歴史の古い薬剤で、他の抗うつ剤との併用も多いと思われますが、長期で服用されている患者さんに、再度スルピリドに焦点をあてたチェックが必要と思われます。特に用量については、注意が必要です。
その他、メトクロプラミド(製品名:プリンペラン®)も、ベンズアミド系薬剤であり、血液脳関門を通過し同様の副作用発現の可能性があり、注意が必要です。
(民医連新聞 第1551号 2013年7月1日、2016年1月修文)
★ピコスルファートナトリウム(下剤)による虚血性大腸炎
ピコスルファートナトリウムは、便秘に対して処方される薬剤です。胃・小腸ではほとんど吸収されず、大腸に到達してから効果が現れます。腸内細菌そう由来の酵素であるアリルスルファターゼにより加水分解され、活性型のジフェノール体になり、大腸のぜん動運動を亢進させ水分吸収を抑制し、穏やかに排便を促す緩下作用をもたらします。
緩下剤として便秘症に用いる他に、大腸検査前に腸管内容物を排除する目的でも用います。その場合、腸管内圧の上昇により虚血性大腸炎を発症することが知られています。しかし、下痢や腹痛などの症状を薬理作用による消化器症状ととらえてしまい、この重大な副作用を見逃す恐れがあります。また、処置薬として1回しか使用されないことから、原因薬剤として特定されないケースも考えられます。当副作用モニターに、ピコスルファートナトリウムによる虚血性大腸炎の症例が1例報告されました。
症例)3年前、下行結腸ガンにて腹腔鏡下部分切除術を行う。1年前の内視鏡検査では、S状結腸から直腸には炎症所見は確認されなかった。
内服日、術後フォローアップとして注腸検査を実施。前処置として被疑薬10mL内服。直後より下痢症状が出現し、検査を中止。
内服29日目、下痢・腹痛があり外来受診。対症療法を実施。 内服40日目、症状改善せず入院。CT画像より、S状結腸から直腸にかけて結腸壁が浮腫状に肥厚。大腸炎と診断される。
内服103日目、退院
内服約3カ月後、大腸内視鏡にて改善傾向を確認。
内服約7カ月後、腹部症状がないことを確認できた。
腸管の狭窄あるいは便秘等により腸管内容物が貯留している場合、報告のような重大な副作用に特に注意しなければなりません。大腸検査の前処置では、水を十分に取るよう留意し、起こり得る副作用を想定し注意深く観察することが大切です。
(民医連新聞 第1601号 2015年8月3日)
★酸化マグネシウム(緩下剤、制酸剤)による高マグネシウム血症
厚生労働省に酸化マグネシウム(以下Mg)で重篤な高Mg血症25例(そのうち死亡例4例)が報告されたため、2008年9月に使用上の注意に高Mg血症の初期症状と対処法、長期服用における定期的な血清Mg濃度を測定することが記載されました。
酸化Mgは通常、体内に吸収されることが少ないとされていますが、食事やサプリメント、活性型ビタミンD3製剤などの併用薬剤により吸収が促進される場合もあります。吸収されたMgは腎臓より排泄されます。健康な腎臓は2g程度の排泄能力があるので、大量のMgを摂取しなければ、高Mg血症になることは ありません。しかし、腎機能低下、加齢、脱水、甲状腺機能の低下などで不要なMgを排泄することができなくなると、血中Mg濃度も上昇します。
症例)90代女性
2年以上前より便秘症があり、カマグ(酸化マグネシウム)を常用していた。ここ数カ月でカマグが0.5g→1g→2gと増量となり、全身倦怠感を訴え徐脈気味となった。
食事をしても嘔吐し、反応も悪くかろうじて会話できる程度だった(ComII-10)ため外来受診、3度の房室ブロックにて経皮ペーシング施行。通常は 50~60台の脈拍が30台となり、P波ははっきりせず。意識低下が見られ、硫酸アトロピン注1管静注するも改善せず。経皮ペーシングのもとでCCUに転 送。転送先で洞停止、徐脈性不整脈として緊急で一時的ペースメーカー植え込みを施行。この時、BUN82、CRE3.3、K5.8、Mg5.7、BNP1595と高Mg血症(正常値1.5~3mg/dl)を認めた。
ペーシング施行後は心不全改善し、利尿が得られるようになり、高K、高Mgともに改善、脈拍も50~60台で安定した。恒久的ペースメーカーは施行せず退院となった。
この症例を含め、酸化Mgの副作用報告は1年間で5例ありました。うち3例が高Mg血症およびそれに伴う症状です。1例はMg濃度不明ですが脱力、1例は口唇の腫れでした。
Mgを含有する薬剤は、カマグだけではなく、制酸剤として使用されるマーロックス、市販の胃薬にも多く、先ごろブームとなった“にがり”もMgを含有し ています。短期の服用で症状が発現する可能性は低いですが、長期間の服用やリスクがある場合、定期的に血清Mgを測定して正常範囲を超えてきた場合は、減 量・中止、他剤への変更などの対応が必要です。また、徐脈や筋力低下が出現した場合は高Mg血症も視野に入れる必要があります。
厚労省医薬・生活衛生局は2015年10日20日に、酸化マグネシウムに関する添付文書改訂の指示を出しました。便秘症の患者について、腎機能が正常な場合や通常用量以下の投与であっても、重篤な転帰をたどる例が報告されているとして「重篤な基本的注意」に追記。▽必要最小限の使用にとどめる▽長期投与又は高齢者へ投与する場合には定期的に血清マグネシウム濃度を測定するなど特に注意する▽嘔吐、徐脈、筋力低下、傾眠等の症状があらわれた場合には、服用を中止し、直ちに受診するよう患者に指導するなどとしています。民医連の副作用モニターだけでなく、症例が集積した結果です。
また、高マグネシウム血症について、高齢者に多く、重篤になるケースも多いとして、「慎重投与」に高齢者を追記し、「高齢者への投与」には「投与量を減量するとともに定期的に血清マグネシウム濃度を測定するなど観察を十分に行い、慎重に投与すること」と記載するように求めています。
(民医連新聞 第1510号 2011年10月17日、2016年1月改)

★健胃消化剤の落とし穴 ~高カルシウム(Ca)血症と低カリウム(K)血症~
健胃消化剤による高カルシウム血症と低カリウム血症の報告です。市販薬では、パンシロンGや太田胃酸、新キャベジンコーワSなどが有名です。生薬 成分による食欲亢進や胸部不快症状の緩和を思い浮かべますが、実は、効果の本質は重曹またはカルシウムによる胃酸の中和作用です。
医療用でも同じ発想で配合されていますが、個々の製品における重曹や炭酸カルシウムの配合量が異なります。MM散とAM散における重曹の配合量は、1回量 1.3g中それぞれ0.3gと0.6g、炭酸カルシウムは0.2gと0.3gです。
症例)80代後半の女性。A病院入院時の処方
Rp1)アルファカルシドール0.5μg 2cap/分2、アスパラCA錠200mg4T/分2
Rp2)MM散 3.9g/分3
処方から16日目にB病院に転院。食事量は2~4割程度と少ない。29日目にMM散をAM散に変更、39日目に上記薬剤を中止、その後、食事量は6~9割 に上昇。51日目に退院。臨床症状として、食欲不振、イライラ感などの情緒不安定が見られました。
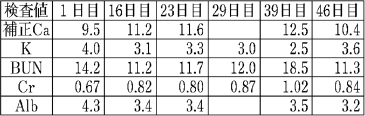
この症例では、複数の要因が考えられます。高カルシウム血症については、80歳代後半と高齢で、かつアルファカルシドール1μg/日、アスパラギン酸カルシウム800mg/日投与に加えて健胃消化剤由来のカルシウム分が追加となったこと、低カリウム血症では、食事摂取量が少なくなっている上にAM散による 重曹負荷量が1日1.8gと増えたので、相対的にナトリウム/カリウムバランスがナトリウム過量に傾いたことが原因と考えられます。仮に利尿剤が併用され ていれば、重篤な低カリウム血症に陥っていたかもしれません。
検査値に頼るだけでなく、症状からも早期に副作用を疑えるよう、観察眼を高めることが必要です。
(民医連新聞 第1557号 2013年10月7日)
画像提供 群馬民医連 株式会社 群馬保健企画
http://www.g-hokenkikaku.co.jp/2kaisyaannai/kaisyaannai.html
**【薬の副作用から見える医療課題】**
全日本民医連では、加盟する約640の医療機関や354の保険薬局からのデータ提供等を背景に、医薬品の副作用モニターや新薬評価を行い、およそ40年前から「民医連新聞」紙上(毎月2回)などで内外に情報発信を行っております。
<【薬の副作用から見える医療課題】バックナンバ->
1.民医連の副作用モニターとは~患者に二度と同じ副作用を起こさないために~
2.アルツハイマー治療薬の注意すべき副作用
3.味覚異常・聴覚異常に注意すべき薬剤
4.睡眠剤の注意すべき副作用
5.抗けいれん薬の注意すべき副作用
6.非ステロイド鎮痛消炎剤の注意すべき副作用
7.疼痛管理に使用する薬剤の注意点
8.抗パーキンソン薬の副作用
9.抗精神薬などの注意すべき副作用
10.抗うつ薬の注意すべき副作用
11.コリン作動性薬剤(副交感神経興奮薬)の副作用
12.点眼剤の副作用
13.消化器系薬剤の様々な副作用
14.ジゴキシン(強心剤)の注意すべき副作用
15.抗不整脈薬の副作用
16.降圧剤の副作用の注意点
17.トリプタン系薬剤(片頭痛治療薬)の副作用について
18.脂質異常症治療薬の副作用について
19.喘息及び慢性閉塞性肺疾患治療薬の副作用
20.潰瘍性大腸炎治療薬の副作用
21.抗甲状腺ホルモン剤チアマゾールによる顆粒球減少症の重症例
22.過活動膀胱治療薬の副作用
23.産婦人科用剤の副作用
24.輸液の副作用
25.鉄剤の注意すべき副作用
26.ヘパリン起因性血小板減少症
27.高尿酸血症治療薬の注意すべき副作用
28.糖尿病用薬剤の副作用 その1
29.糖尿病用薬剤の副作用 その2
30.糖尿病用薬剤の副作用 その3
31.抗リウマチ薬「DMARDs」の副作用
32. ATP注の注意すべき副作用
33. 抗がん剤の副作用
34. アナフィラキシーと薬剤
35.重篤な皮膚症状を引き起こす薬剤
36.投注射部位の炎症等を引き起こす医薬品について
37.間質性肺炎を引き起こす薬剤(漢方薬を除く)
38.漢方薬の副作用
39.抗生物質による副作用のまとめ
40.抗結核治療剤の副作用
41.抗インフルエンザ薬の副作用
42.ニューキノロン系抗菌薬の副作用
43.水痘ヘルペスウイルス・帯状疱疹ウイルス治療剤の副作用
44.薬剤性肝障害の鑑別
45.ST合剤の使用をめぐる問題点
46.抗真菌剤の副作用
47.メトロニダゾールの副作用
48.イベルメクチン(疥癬を治療するお薬)の副作用
49.鎮咳去痰剤による注意すべき副作用
50.総合感冒剤による副作用
51.市販薬(一般用医薬品)の副作用
52.健康食品・サプリメントによる副作用
53.禁煙補助薬(チャンピックスⓇ、ニコチネルⓇ)の副作用
54.ワクチンの副作用
■掲載過去履歴一覧
https://www.min-iren.gr.jp/?cat=28
- 記事関連ワード
- 副作用副作用モニター情報(薬・医薬品の情報)検査症状




